HemaBook, chapitre 3 : répondre à vos inquiétudes concernant le risque lié à des valeurs plaquettaires trop faibles
Mindray 2020-11-27

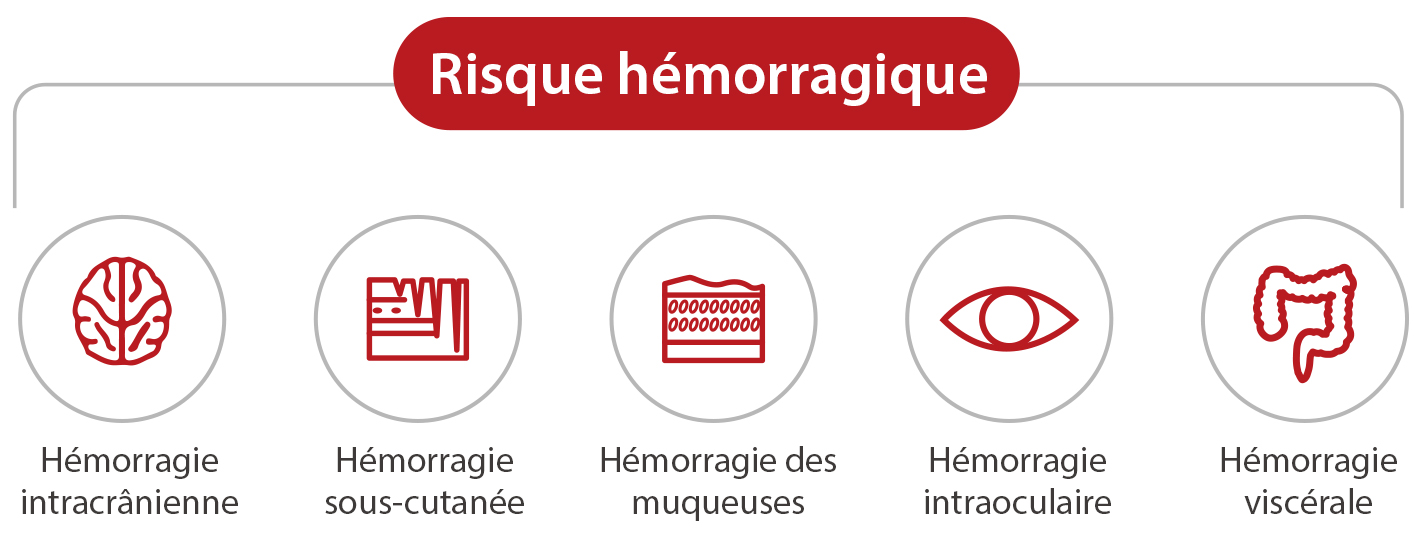
Lorsque la valeur plaquettaire est faible, les patients présentent un risque d'hémorragie. Les hémorragies des organes vitaux peuvent être mortelles.
D'après Giuseppe Lippi et d'autres professeurs, la définition des seuils de transfusion de plaquettes[1] ne fait pas l'unanimité. Cependant, le degré d'exactitude et d'imprécision de la grande majorité des analyseurs d’hématologies entièrement automatisés est insatisfaisant, en particulier dans la plage inférieure thrombocytopénique, à savoir<50×109/L.
Les directives et les recommandations actuelles montrent qu'il n'existe aucun consensus relatif au seuil inférieur de perfusion plaquettaire dans plusieurs situations cliniques spécifiques, comme le montre le tableau suivant.[1]
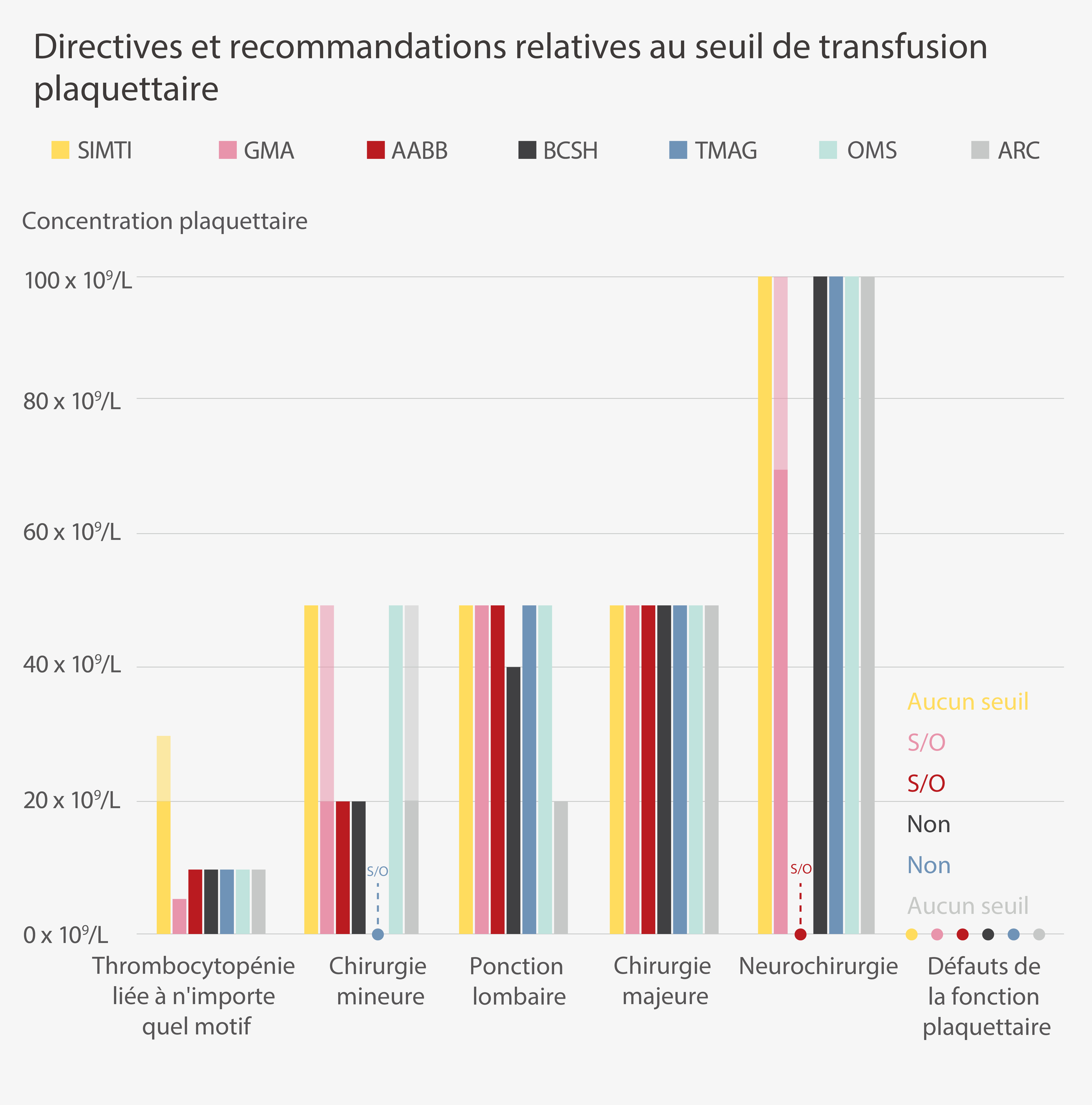
Abréviations : SIMTI, Société italienne de médecine transfusionnelle et d'immunohématologie ; GMA, Association médicale allemande ; AABB, Association américaine des banques du sang ; BCSH, Comité britannique pour les normes en hématologie ; TMAG, Groupe consultatif de médecine transfusionnelle de British Columbia ; OMS, Organisation mondiale de la santé ; ARC, Croix-Rouge américaine ; S/O, non disponible.
*Uniquement en cas d'hémorragie peropératoire.
Une faible numération plaquettaire joue également un rôle essentiel lors de l'évaluation de l'efficacité des transfusions plaquettaires. Dans les principales formules de transfusion plaquettaire, notamment l'incrément plaquettaire post-transfusionnel (IPP), le pourcentage de récupération plaquettaire (PPR) et l'incrément de comptage corrigé (ICC), le nombre absolu de plaquettes est l'un des principaux facteurs de calcul[2]. Parmi eux, la plupart des cliniciens utilisent une estimation de la teneur en plaquettes transfusées et de la surface corporelle moyenne pour calculer l'ICC. Un incrément plaquettaire absolu supérieur à 10 × 109/L à 1 ou 24 heures est considéré comme une transfusion réussie, ce qui est conforme à la formule précédente[3].
Les résultats de la numération plaquettaire sont toujours considérés comme l'élément central de la transfusion plaquettaire. Cependant, les analyseurs d'hématologie, comme la méthode, montrent des performances analytiques différentes. Le groupe de travail italien d'hématologie diagnostique de la Société italienne de chimie clinique et biologie moléculaire clinique (WGDH-SIBioC) a mené une étude multicentrique basée sur des directives internationales afin de vérifier les performances analytiques de neuf types d'analyseurs d'hématologie dans l'analyse automatisée des plaquettes. Voyons le rapport ci-après.

Quatre cent quatre-vingt-six échantillons de sang périphérique (PB), collectés dans des tubes K3EDTA, ont été analysés par ABX Pentra, ADVIA 2120i, BC-6800, BC-6800Plus, Cell-DYN Sapphire, DxH800, XE-2100, XE-5000 et XN-20 avec PLT-F App.
TABLEAU 1 : analyseurs d'hématologie et méthodes de numération plaquettaire
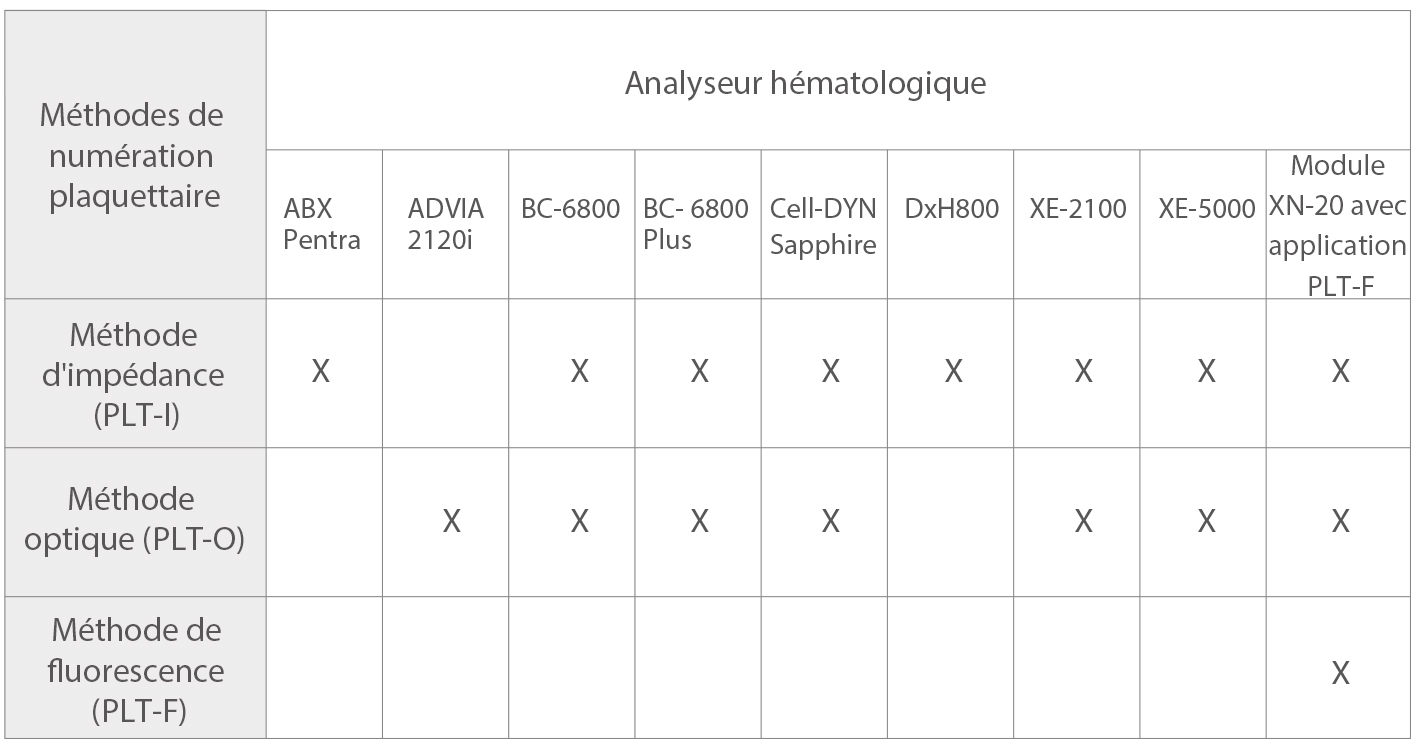
TABLEAU 2 : contamination croisée (CO) et limite inférieure de quantification (LoQ)
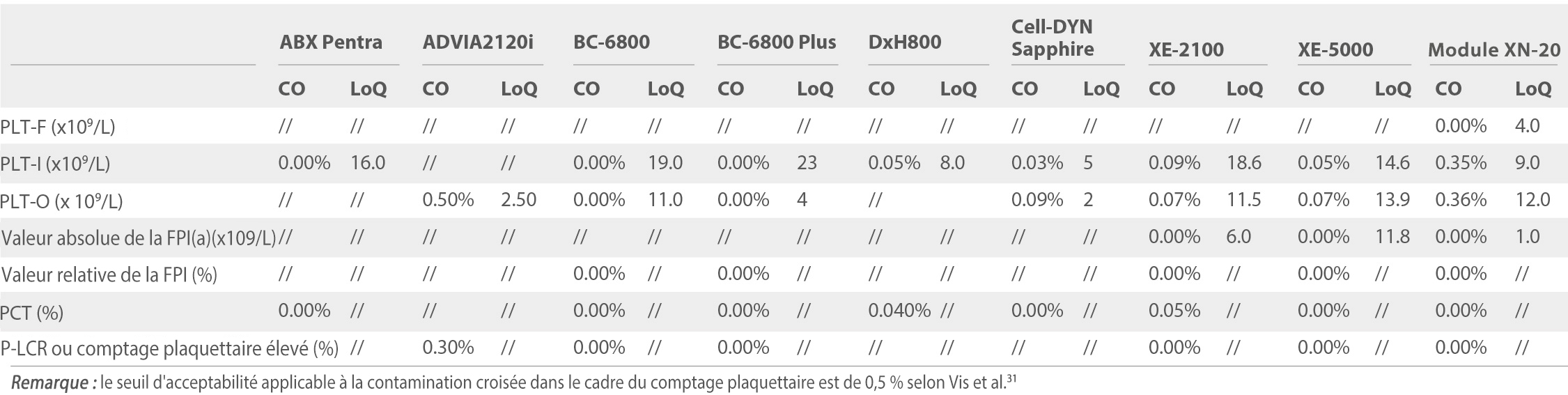
Les taux de contamination croisée (CO) observés dans le cas des équipements BC-6800 et BC-6800 Plus, les plus faibles du groupe, se conforment à ces critères. La limite de quantification (LoQ) pour PLT-O des équipements BC-6800 et BC-6800 Plus est inférieure à celle du PLT-I, et la LoQ du PLT-O du BC-6800 Plus est de 4x109/L, ce qui est inférieur à la valeur PLT-O du XN-20, qui est équivalente à la valeur PLT-F du XN-20. Il est intéressant de signaler que la LoQ de la valeur PLT-I du XN-20 est inférieure à celle du PLT-O.
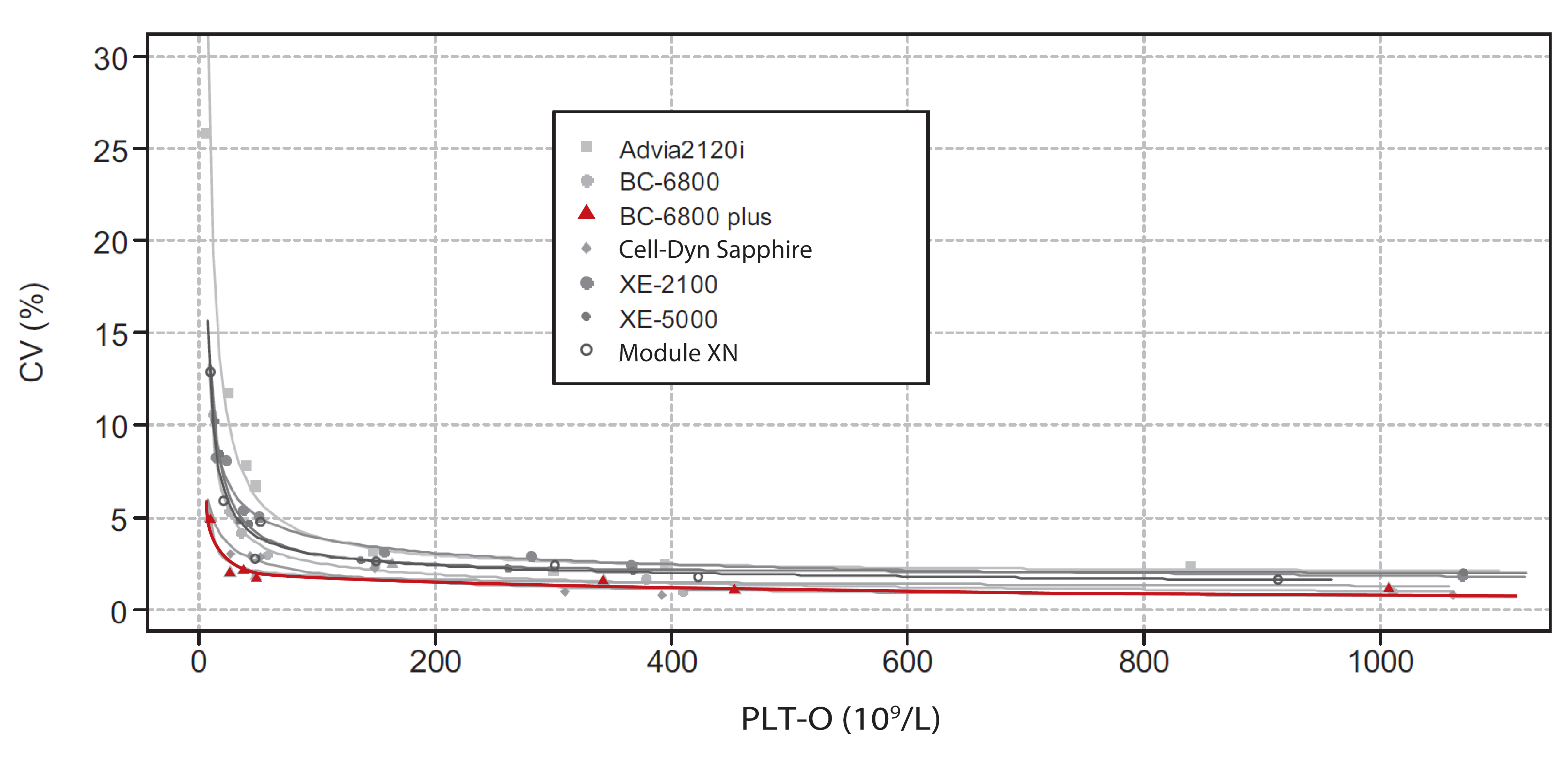
En général, l'imprécision (%CV) augmente à mesure que le nombre de plaquettes diminue. Dans le segment du graphique B (précision PLT-O), le BC-6800 Plus présente le niveau CV le plus faible à tous les niveaux de concentration. Dans le résumé, il est décrit comme suit : Aucun analyseur n'a montré les CVAPS souhaitées pour un comptage plaquettaire inférieur à 50.0 × 109/L, à l'exception de Cell-DYN Sapphire (CV 3,0 % avec une valeur moyenne de 26.7 × 109/L pour le PLT-O), XN-20 (CV 2.4% avec une valeur moyenne de 21.5 × 109/L pour le PLT-F)et BC-6800 Plus (CV 1.9% avec une valeur moyenne de 26.5 × 109/L pour le PLT-O).

Parmi les cellules du sang périphérique, les plaquettes sont les plus petites, mais en tant que population, la concentration de plaquettes joue un rôle important dans l'hémostase. Pour tenir compte du risque d'hémorragie causé par un faible taux de plaquettes, Mindray a introduit une plateforme PLT-O multi-pli (SF Cube) pour assurer un comptage correct des échantillons de thrombocytopénie. L'analyse PLT-O est disponible sur les analyseurs d'hématologie automatique Mindray série BC-6000 et sur les gammes d'analyse cellulaire CAL 8000/6000.
Références :
[1] Platelet Transfusion Thresholds: How Low Can We Go in Respect to Platelet Counting? Lippi G, Favaloro EJ, Buoro S. Semin Thromb Hemost. 2019 Sep 28. doi: 10.1055/s-0039-1696943. [Epub ahead of print]
[2] Rebulla P. Formulae for the definition of refractoriness to platelet transfusion. Transfus Med 1993;3(1):91–3.
[3] Hod E, Schwartz J. Platelet transfusion refractoriness. Br J Haematol 2008;142(3): 348–60.