HbA1c: De Kern Markering van het beheer van diabetes mellitus
2021-05-25

Diabetes mellitus is een wereldwijde gezondheidsuitdaging. Een op de 11 volwassenen (20-79 jaar) had volgens de Internationale Diabetes Federatie (IDF) in 2019 DM. Dit aandeel neemt toe naarmate de samenleving verandert en de bevolking vergrijst. [1]diabetescomplicaties omvatten een reeks problemen, zoals nefropathie, retinopathie, en coronaire hartziekte.
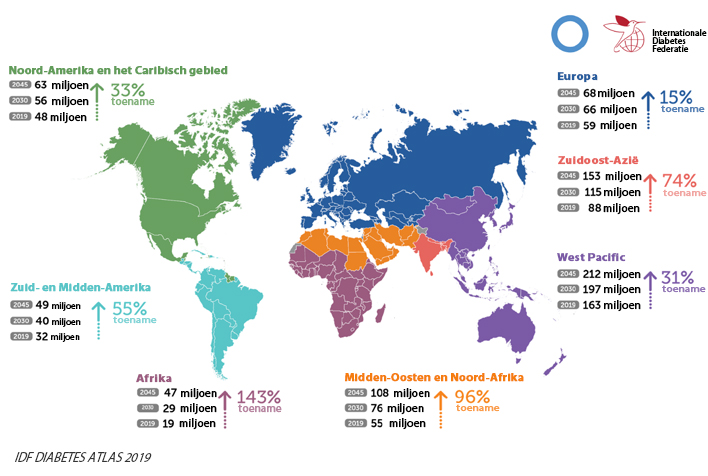
Diagnose, juiste behandeling en bewaking van de glycemiecontrole zijn essentieel voor diabetesbeheer. Als gevolg daarvan zijn in de praktijk vele laboratoriumtests ingevoerd, zoals geglyceerd hemoglobine (HbA1c), geglyceerd eiwit (fructosamine, FUN), nuchtere plasmaglucose, en 2-uurs plasmaglucose. Onder deze wordt HbA1c algemeen erkend als een kerntest voor diabetesbeheer.
Diagnose van diabetes mellitus
Volgens de IDF zijn er wereldwijd ongeveer 232 miljoen mensen met niet-gediagnosticeerde diabetes. Veel richtlijnen suggereren diabetesscreening van de bevolking met of zonder specifieke medische aandoeningen, en HbA1c is een geschikte test om dit doel te bereiken.[2] In tegenstelling tot glucosetests wordt HbA1c niet beïnvloed door recente voedselinname, zodat patiënten niet hoeven te vasten of bepaalde hoeveelheden glucose hoeven in te nemen vóór de test. Samen met de medische voorgeschiedenis en enig aanvullend bewijsmateriaal kunnen artsen de diagnose diabetes mellitus stellen als het HbA1c van de patiënt aan de criteria voldoet.
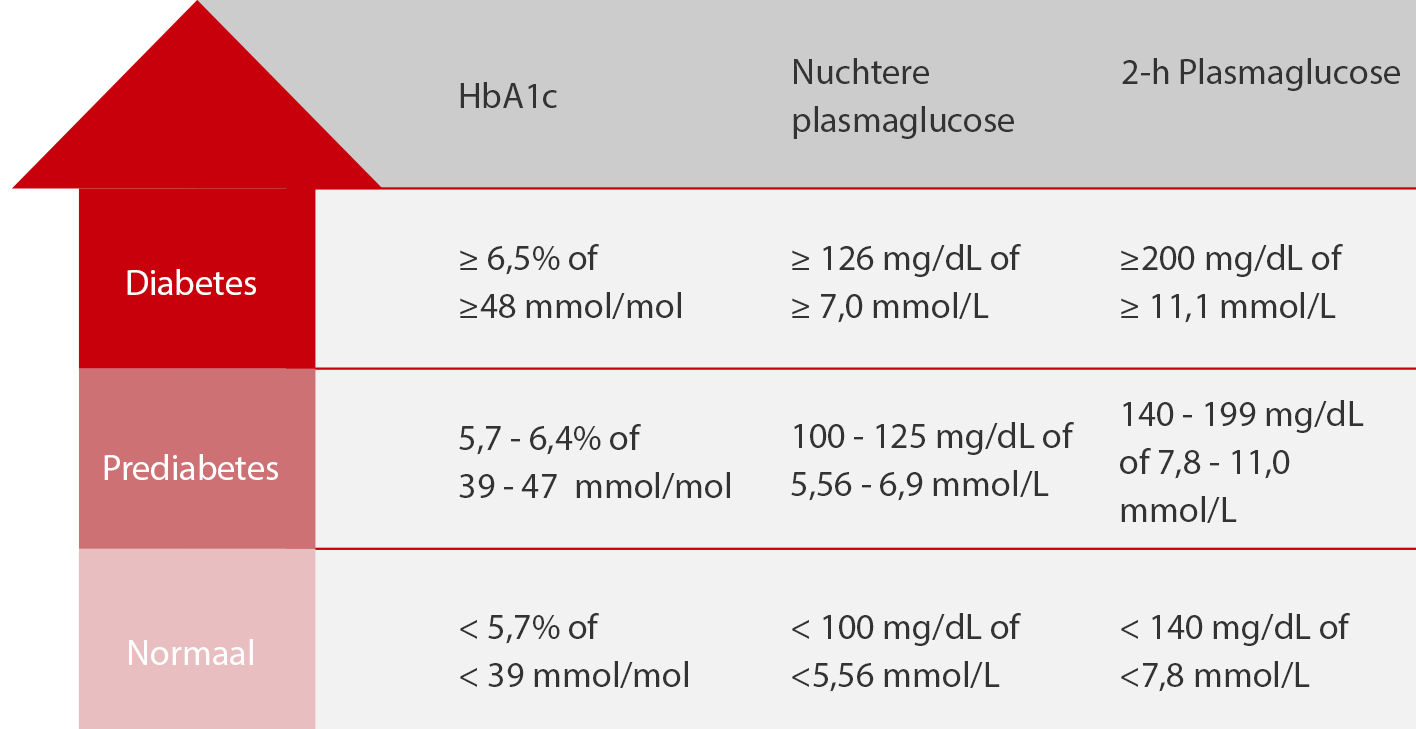
Therapeutisch toezicht
Als de diagnose eenmaal is gesteld, kunnen patiënten een behandeling krijgen, zoals verandering van levensstijl, medicatie en/of insuline. Ongeacht de behandelingsmethode is toezicht van cruciaal belang voor een holistische aanpak van deze ziekte. Aangezien het HbA1c de gemiddelde bloedglucose over een periode van ongeveer 3 maanden kan aangeven, zijn in veel richtlijnen HbA1c-doelstellingen gepubliceerd voor toezicht op glycemiecontrole. Deze doelen kunnen worden gebruikt om therapeutische verbeteringen te sturen.

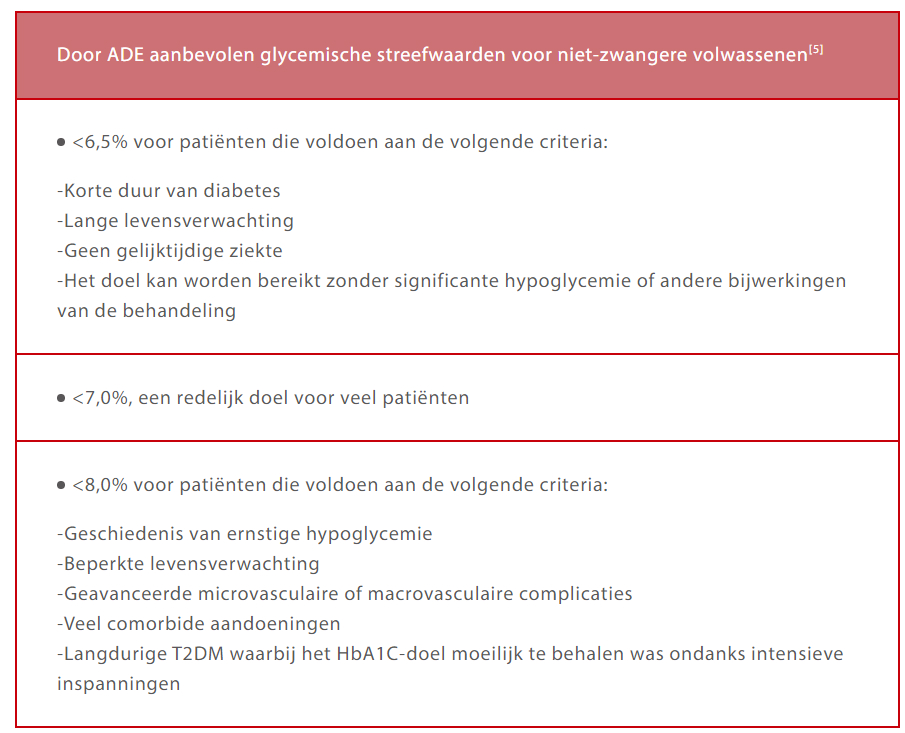
HbA1c is een ideale marker voor de beoordeling van glycemische controle. Elke kleine verlaging van HbA1c kan de risico's op diabetes-gerelateerde morbiditeit en mortaliteit aanzienlijk verminderen. De testfrequentie is om de 6 maanden voor goed gecontroleerde patiënten en om de 3 maanden voor slecht gecontroleerde patiënten of patiënten die hun therapeutische behandeling wijzigen.[6]
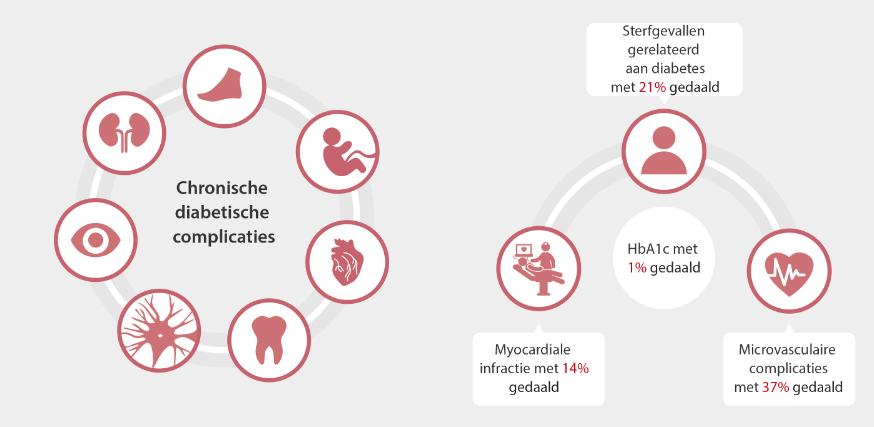
Samenvatting
Sinds het HbA1c in 1958 voor het eerst werd gescheiden, heeft een reeks studies aangetoond dat het zeer waardevol is voor de diagnose en bewaking van diabetes mellitus. HbA1c-tests zijn een Kern Markering die door meerdere richtlijnen worden aanbevolen. Deze zijn voor patiënten veel gemakkelijker uit te voeren, voor laboranten veel sneller te analyseren en voor artsen veel betrouwbaarder bij het nemen van klinische beslissingen.
Referenties
[1] IDF DIABETES ATLAS 2019. https://www.diabetesatlas.org/en/
[2] Pippitt, K. & Li, M. Diabetes Mellitus: Screening and Diagnosis. Diabetes Mellitus 93, 7 (2016).
[3] American Diabetes Association. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes—2020. Diabetes Care 43, S14 (2020).
[4] Garber AJ, Abrahamson MJ, Barzilay JI, et al. Consensus statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the comprehensive type 2 diabetes management algorithm—2017 executive summary. Endocr Pract 2017; 23(1): 207-38.
[5] American Diabetes Association. Glycemic Targets: Standards of Medical Care in Diabetes—2020. Dia Care 43, S66–S76 (2020).
[6] HbA1c Testing Frequency: A Review of the Clinical Evidence and Guidelines [Internet]. Ottawa (ON): Canadian Agency for Drugs and Technologies in Health; 2014 Sep 26.
[7] United Kingdom Prospective Diabetes Study Group: Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 352: 837–853, 1998
[8] Stratton IM, et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 321:405–412, 2000