HemaBook Capítulo 1: Historias de Cúmulos plaquetarios
Mindray 2020-09-12
La trombocitopenia es una condición caracterizada por niveles anormalmente bajos de plaquetas en sangre. Sin embargo, en los casos clínicos suelen encontrarse recuentos de plaquetas falsamente bajos o pseudotrombocitopenia (PTCP), aunque puede que no se reconozcan fácilmente. Es un fenómeno in vitro causado por la agregación de plaquetas que da como resultado que se informe un recuento de plaquetas falsamente bajo en los analizadores hematológicos automatizados.
La resolución de estos cúmulos plaquetarios ha sido un dolor de cabeza para los profesionales del laboratorio.
¿Existe una solución sin complicaciones?
Veamos dos casos clínicos que ocurrieron durante la pandemia de COVID-19.
Historia de dos hospitales
El primer caso que presentamos lo informó el Hospital Base San José Osorno en Chile (HBSJO). Un paciente había estado internado por períodos prolongados en ese hospital entre enero y marzo de 2020 sin antecedentes de trombocitopenia. Mientras estaba allí, el paciente necesitó atención por una hemorragia aguda por úlcera gástrica y una infección posquirúrgica. Pero a medida que aumentaban los casos de COVID-19, también aumentaron las tensiones y las hospitalizaciones en el HBSJO.
Por su seguridad, todos los pacientes que no tenían COVID-19, incluido este paciente, debían ser trasladados a otros hospitales. Luego fue trasladado al Hospital Purranque para continuar su tratamiento. El Hospital Purranque, aunque lejos de COVID-19, no podría brindar los mismos servicios integrales que HBSJO si surgiera un caso clínico urgente. Entonces, pasamos de la historia de un paciente a la historia de dos hospitales.
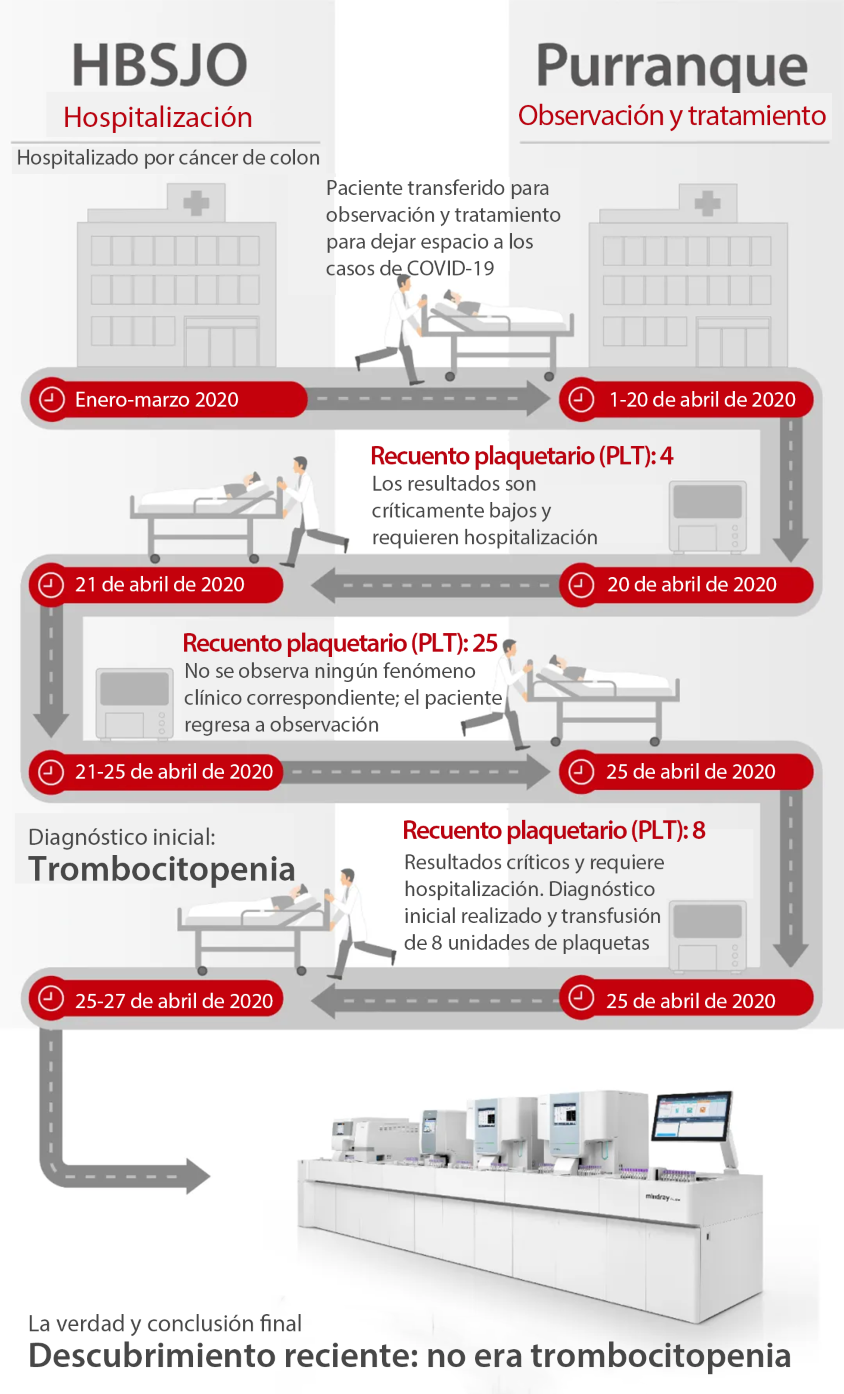
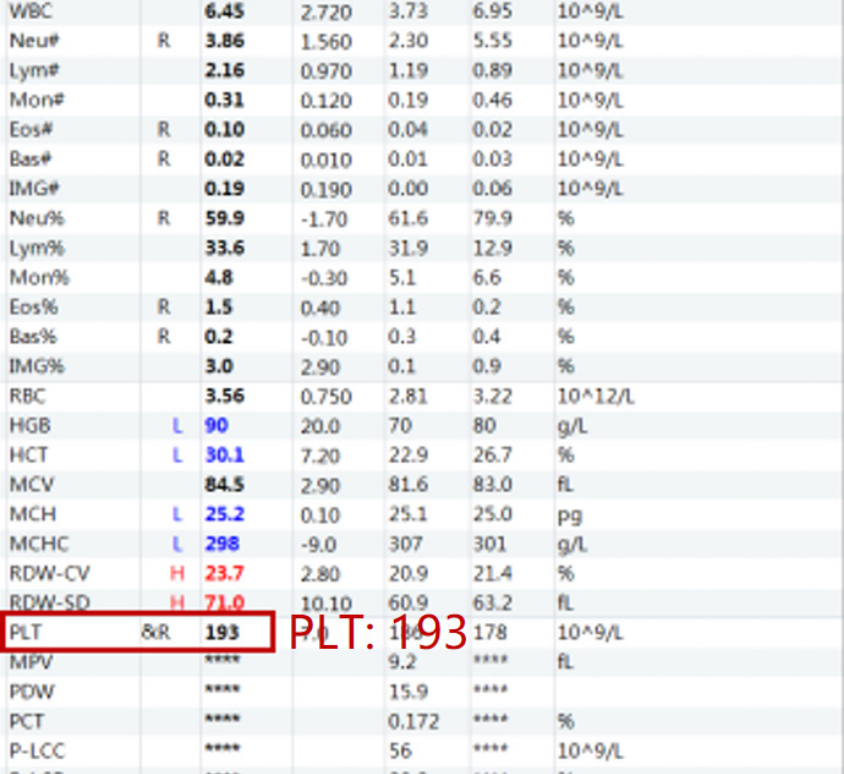
Como puede verse, los síntomas clínicos del paciente no coincidían con los resultados de los análisis efectuados. Para estudiar la interferencia de los anticoagulantes en el recuento plaquetario, el personal de laboratorio de HBSJO recogió dos muestras del paciente y realizó un estudio en la línea de análisis celular Mindray CAL 8000 para probar dos tipos diferentes de anticoagulantes: EDTA y citrato de sodio (3,2 %) y los resultados fueron los siguientes:
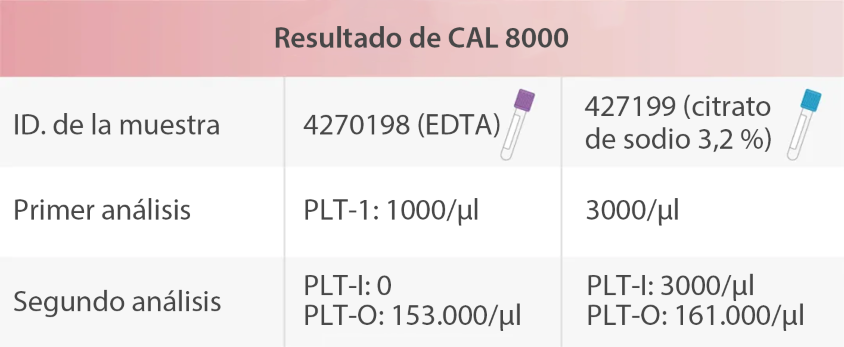
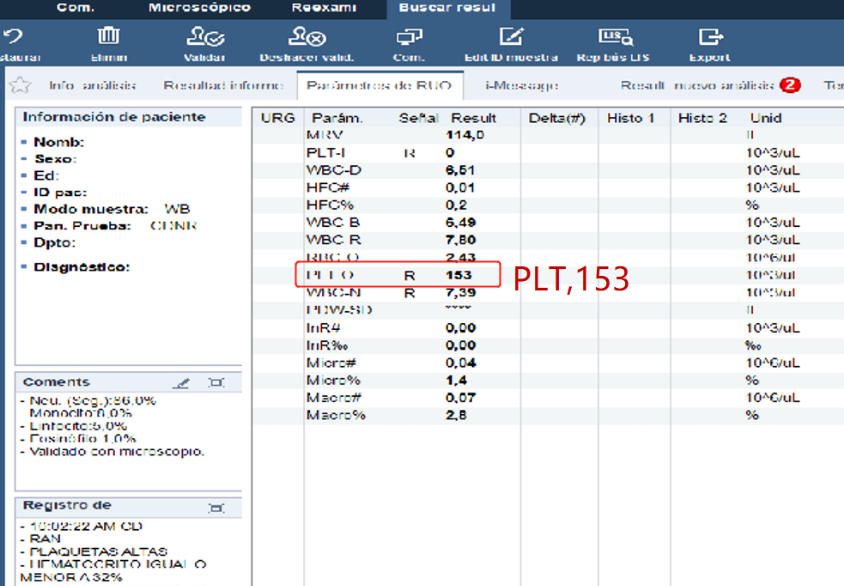
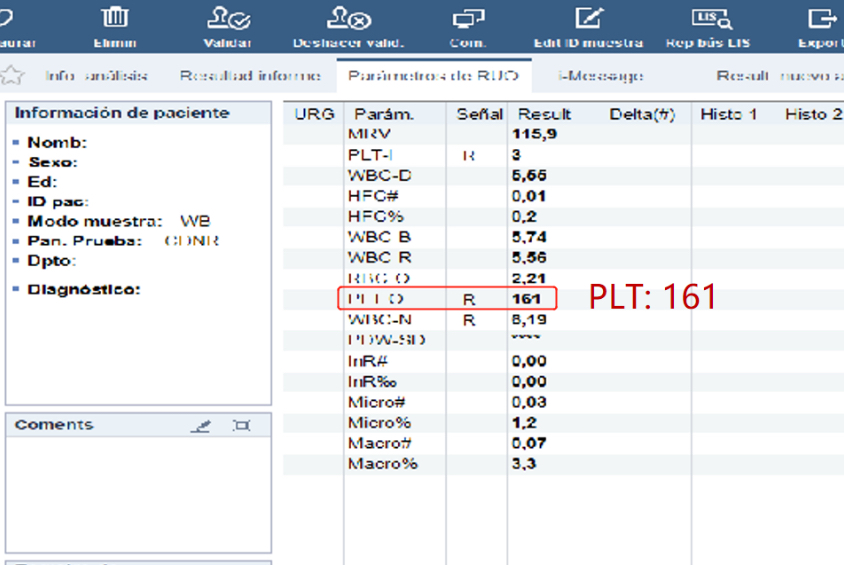
Se informó un resultado de PLT-I después de la primera medición. Después de habilitar el canal RET, se informó un resultado de PLT-O en la segunda medición.
Al observar los resultados al microscopio, se encontró la verdad. Después de un repetido ir y venir entre hospitales, finalmente se le dio al paciente el diagnóstico correcto y el tratamiento médico adecuado.
Un problema médico complicado, pero con solución
Los cúmulos plaquetarios pueden provocar diagnósticos falsos de trombocitopenia, pero esto no es algo que no se pueda solucionar.
Y al otro lado del planeta, tuvimos el caso de un joven de 23 años que ingresó en el Departamento de Enfermedades Infecciosas de un hospital chino.
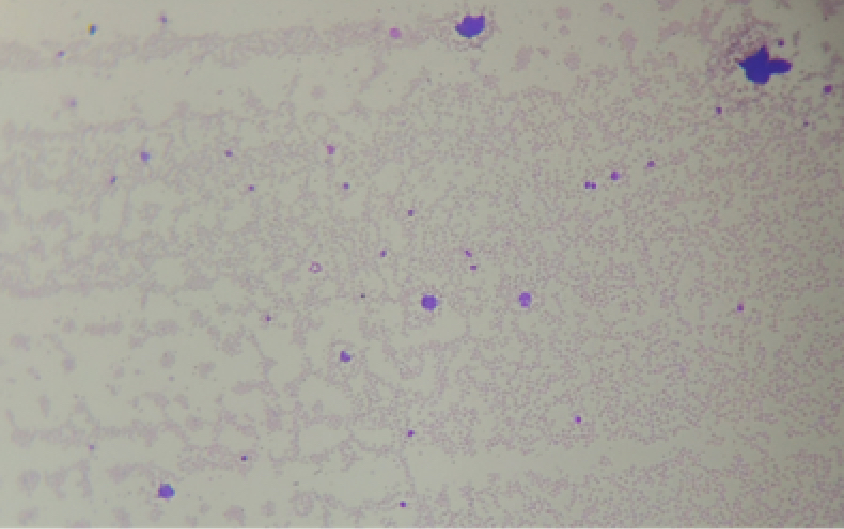
Al paciente se le efectuó un hemograma completo en la línea de análisis celular Mindray CAL 8000. Según los registros, los recuentos de plaquetas de este paciente eran generalmente de más de 100, pero en la actualidad solo estaban en 61, lo que activó una alarma de “cúmulos plaquetarios” en el CAL 8000. Sin embargo, bajo el microscopio, no se observaban estos cúmulos de PLT.
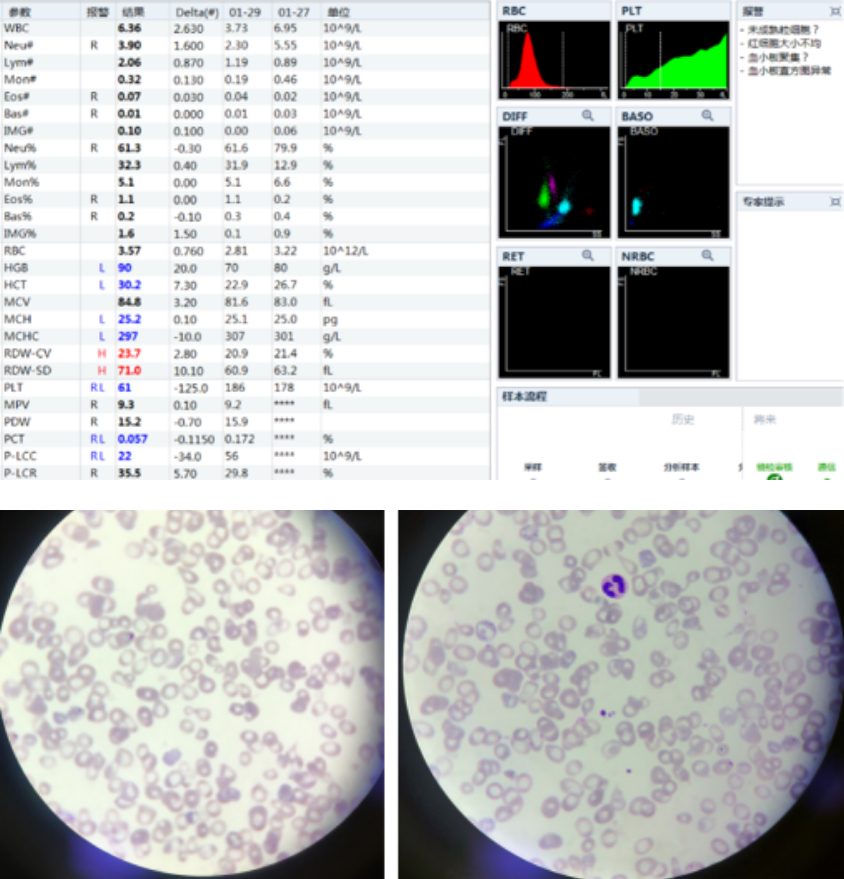
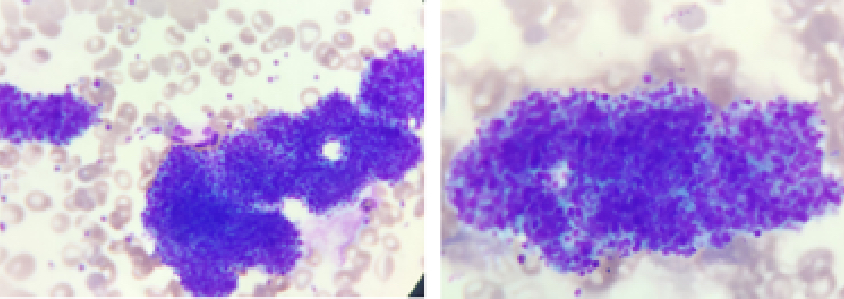
El profesional de laboratorio hizo la primera observación con un lente de baja potencia, y no encontró agregación plaquetaria. Entonces se evaluó nuevamente el número de plaquetas usando un lente superior con aceite de inmersión. Aun con esto, no había evidencia notable de cúmulos plaquetarios.
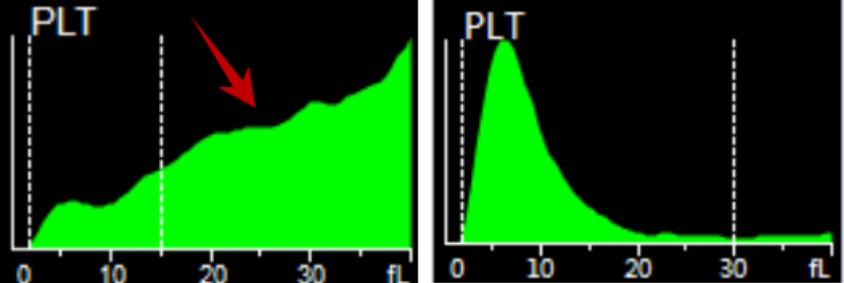
Al observar el histograma de la muestra, debería indicar que había pequeños glóbulos rojos o fragmentos de estos. En comparación con el gráfico de dispersión normal, el gráfico de dispersión de la muestra tenía un grupo de partículas azules, lo que indicaba que había agregación plaquetaria.
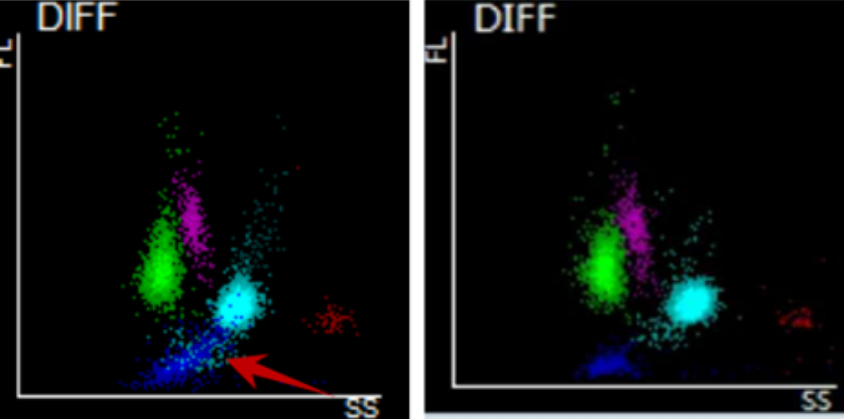
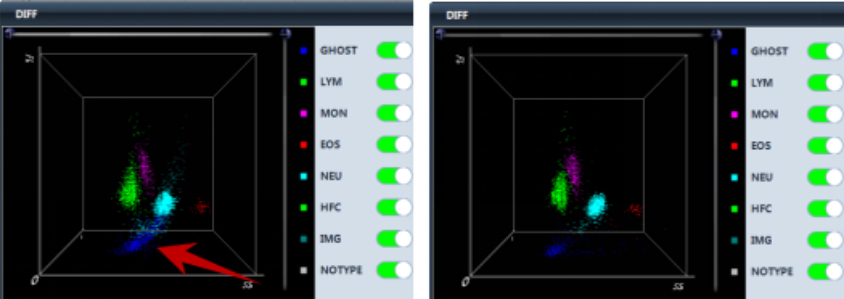
Se habilitó el canal RET en el CAL 8000 y se obtuvo el resultado de PLT-O.
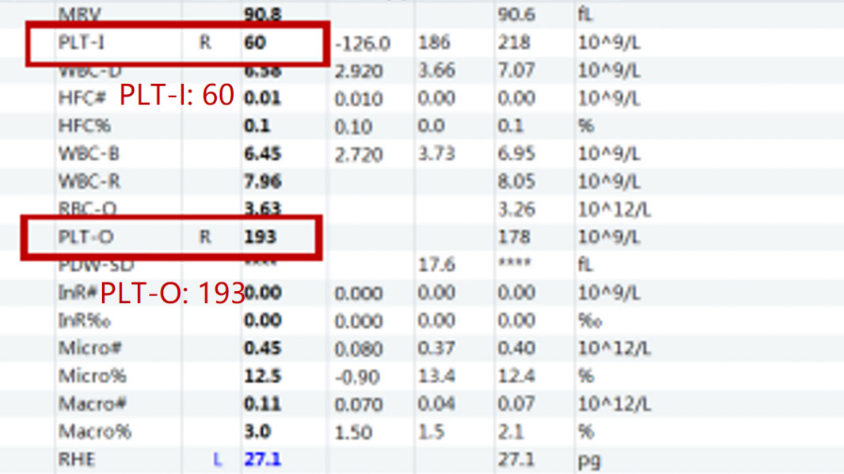
Basados en los datos, la verificación de los valores de PLT-O puede facilitar la identificación, de una lectura de PLT falsamente baja causada por la agregación de PLT, y evitar un diagnóstico erróneo.
En ambos casos clínicos, la pseudotrombocitopenia (PCTP) fue causada por agregación plaquetaria. Si bien esto puede ser causado por factores in vivo e in vitro, estos casos se produjeron in vitro.

La pseudotrombocitopenia dependiente de EDTA (EDTA-PTCP) inducida por anticoagulantes EDTA es un fenómeno de laboratorio común. Cuando se presenta y no se identifica rápidamente, genera información errónea que puede llevar a un mal diagnóstico y, en última instancia, a un tratamiento incorrecto.
La buena noticia es que, con los avances tecnológicos en la medicina de laboratorio, se pueden agregar cada vez más parámetros al analizador de hematología para evitar situaciones como esa. Actualmente, el análisis plaquetario se puede realizar a través de PLT-I (basado en la impedancia de flujo envolvente y corriente directa) y PLT-O (basado en tinción fluorescente de ácidos nucleicos y realizado en el canal RET). Cuando hay una muestra de sangre con una alta posibilidad de agregación plaquetaria, la tecnología de detección de PLT-O del analizador automático de hematología de la serie BC-6000 de Mindray y la línea de análisis celular CAL8000/6000 pueden corregir eficazmente los recuentos de PLT, especialmente cuando se trata de muestras de sangre con pseudo reducción de plaquetas debido al EDTA.

Referencias:
[1] PLT case study. LABORATORIO HBSJO CHILE, Dra. Sandra.
[2] Can you see the “coastline”? Liuzhou Municipal Liutie Central Hospital, zhenni Lu,xiaoyong Liu, jiajia Huang.
[3] PLT-O, getting a More Accurate Result for EDTA-PTCPPatients. Department of Laboratory Medicine at the Second People's Hospital inNeijiang, Sichuan Province. Zhenzhong Zhou.