HemaBook Capítulo 8: ¿Ha notado los cambios de los glóbulos rojos en pacientes COVID-19?
Mindray 2021-05-08

Al 26 de enero de 2021, la pandemia de la enfermedad por coronavirus 2019 (COVID-19) había ya afectado a más de 100 millones de personas en todo el mundo. Hacia adelante, la vacunación está ayudando lentamente a mejorar la situación. Sin embargo, en este momento, es importante identificar a los pacientes con mayor riesgo de enfermedad grave. Para facilitar la intervención temprana y administrar los recursos hospitalarios locales para mitigar las crisis en cuidados intensivos, los profesionales realizan investigaciones sobre ciertos parámetros, de bajo costo y de rutina para ayudar con el pronóstico de COVID-19 y la identificación de casos graves[1,2,3].
Los parámetros inflamatorios, como el número de glóbulos blancos (WBC), el número de neutrófilos, la proporción de neutrófilos a linfocitos (NLR) podrían respaldar el diagnóstico y el pronóstico de COVID-19. ¿Qué decir de los glóbulos rojos?
Cambios observados en los eritrocitos en pacientes críticamente enfermos
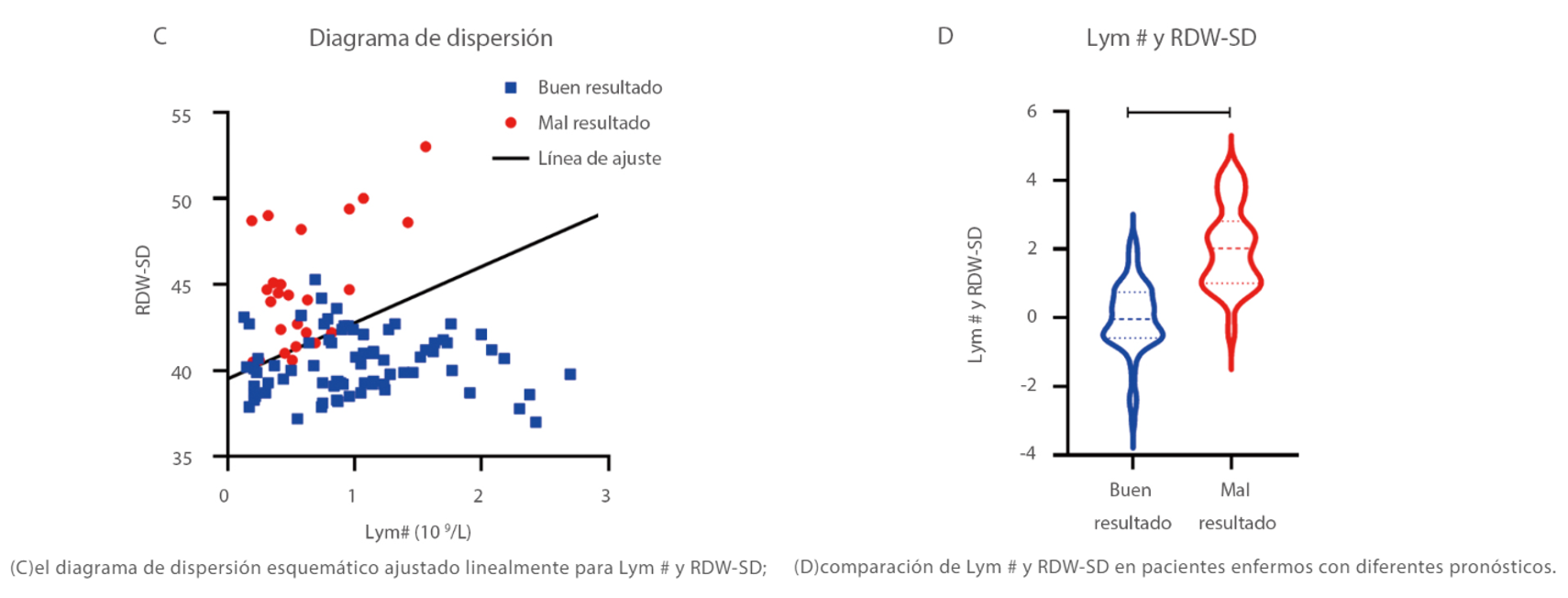
El Dr. Wang comparó los resultados hematológicos de los grupos de buenos y malos resultados y encontró que el mejor parámetro individual para predecir el pronóstico de pacientes graves es la amplitudd de la distribución eritrocitaria RDW-SD[4,7]. Además, los parámetros combinados Lym # y RDW-CV así como Lym # y RDW-SD son mejores para predecir el pronóstico de COVID-19 grave (Figura 2) [7].
Figura 2. Análisis de predicción de parámetros hematológicos y resultados de pacientes afectados por COVID-19 grave.Lym # y RDW-SD: parámetro conjunto generado después del ajuste lineal de Lym # y RDW-SD. ****, P<0.0001.
El Dr. Zhang descubrió que la HGB es menor en el grupo grave que en el grupo moderado[5]. Los nuevos parámetros conjuntos Lym % y HGB tienen la mejor sensibilidad y especificidad (Tabla 1). Por lo tanto, tanto Lym % y HGB se pueden utilizar como indicadores del pronóstico de la enfermedad.
Tabla 1. Resultados del análisis de las características operativas del receptor para los tres parámetros
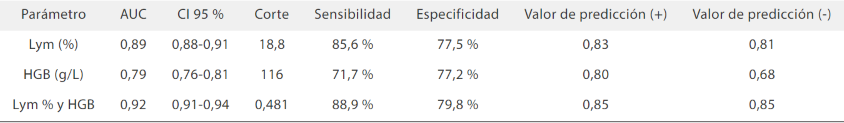
AUC, área bajo el ROC; Lym %, porcentaje de linfocitos; HGB, hemoglobina.
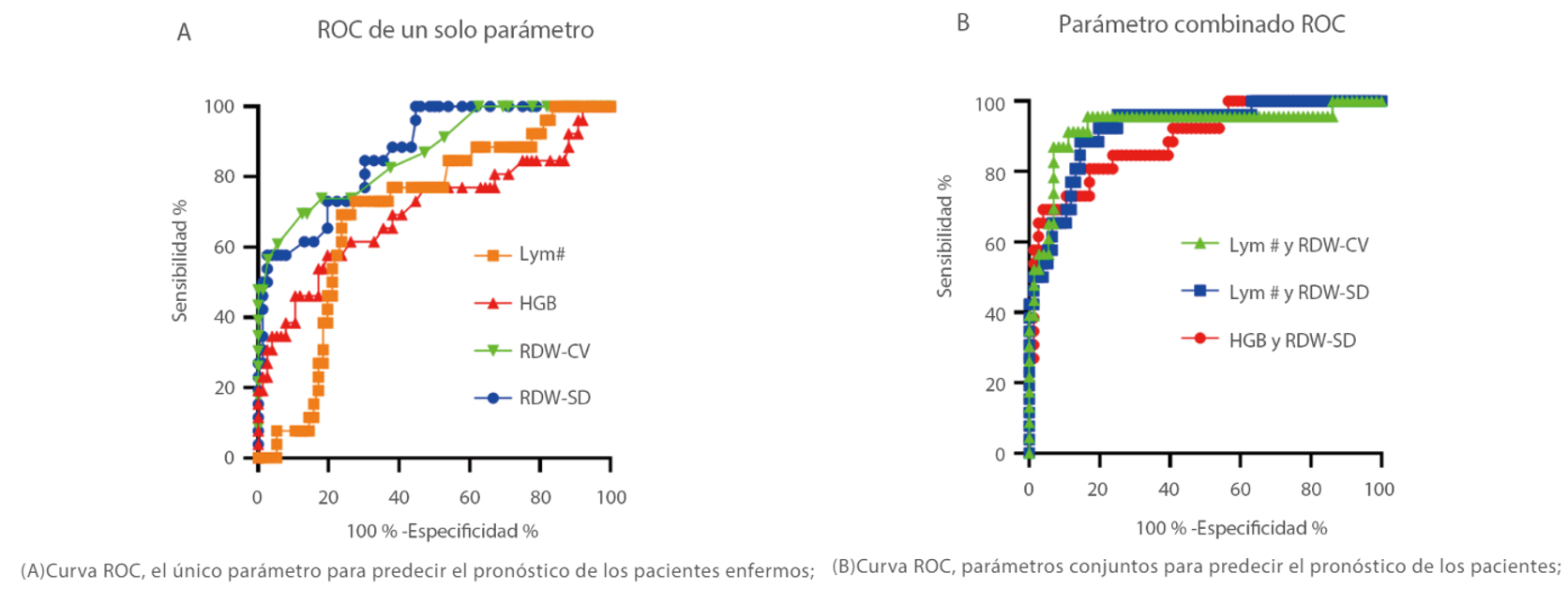
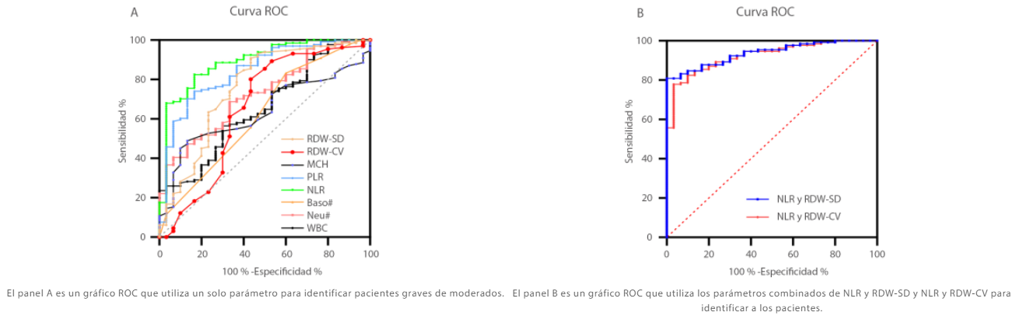
Otro artículo del Dr. Wang[6] indicó que muchos parámetros hematológicos cambiaban a medida que avanzaba la enfermedad, incluidos NLR, RDW-CV, RDW-SD. Los parámetros combinados de NLR y RDW-SD, generados por ajuste lineal, tuvieron la mejor eficiencia diagnóstica (AUC = 0,938), que fue la mejor entre los parámetros individuales (Figura 3). Cuando el valor de corte fue de 1,046, la sensibilidad para distinguir los casos graves de los casos moderados de COVID-19 fue del 90,0 %, mientras que la especificidad fue del 84,7 %.
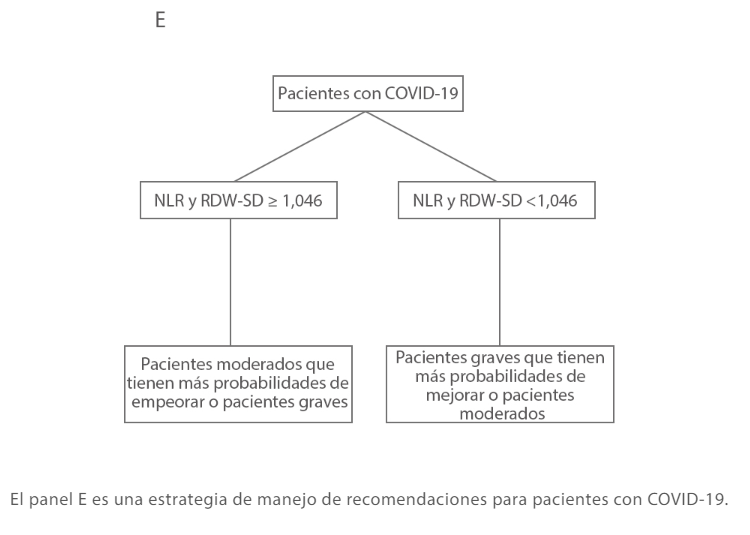
Figura 3. Análisis ROC utilizando parámetros únicos y combinados en el diagnóstico de casos graves de COVID-19. “*” representa una desviación significativa.
¿Por qué ocurrieron estos cambios en los eritrocitos en pacientes afectados críticamente?
Se ha encontrado que el incremento de RET puede contribuir a un RDW elevado (Figura 4). A medida que la enfermedad avanzaba, aumentaban MFR y HFR, al igual que RDW-SD. El incremento de RET en sangre periférica puede provocar un aumento de la anisocitosis.
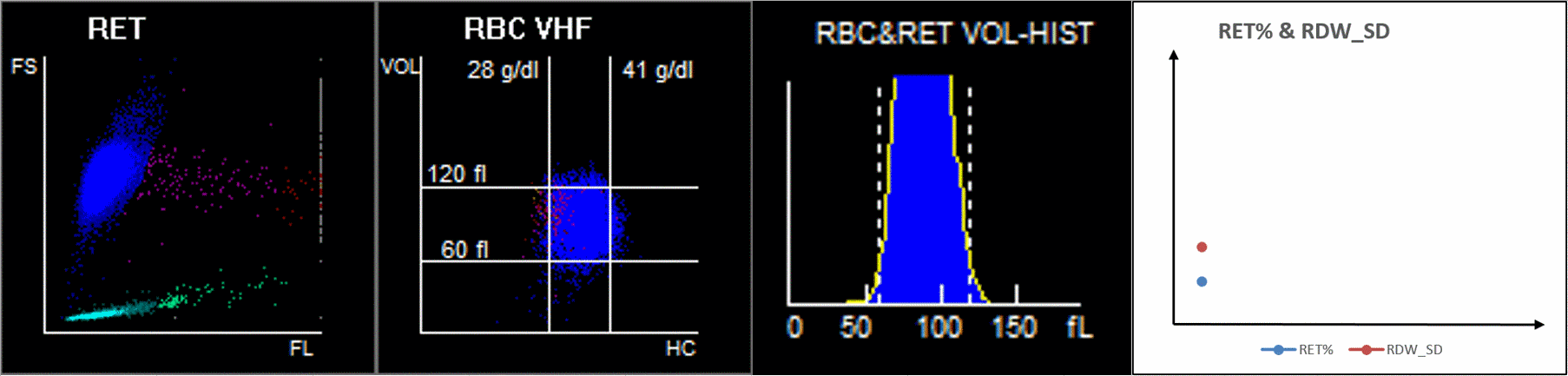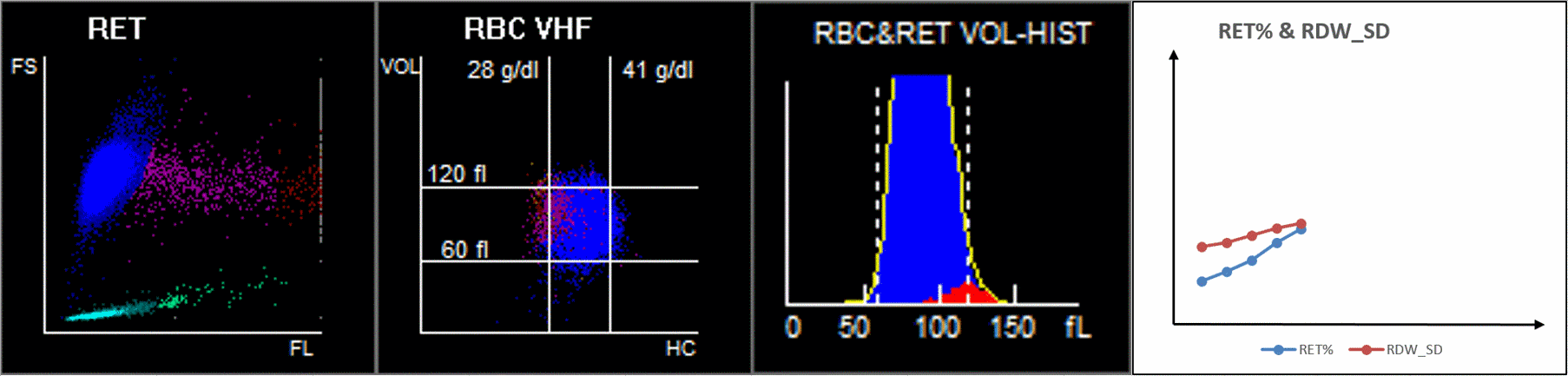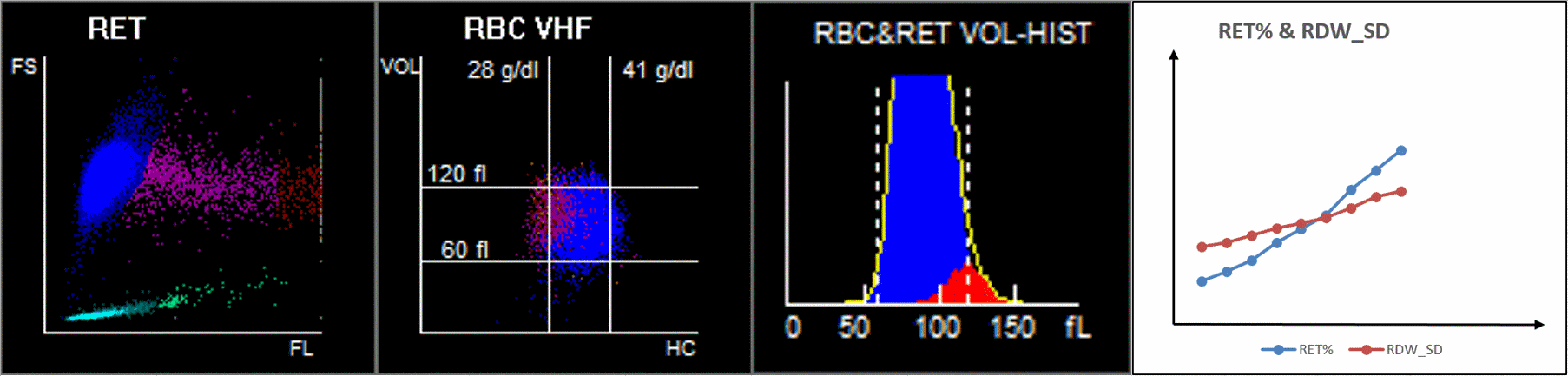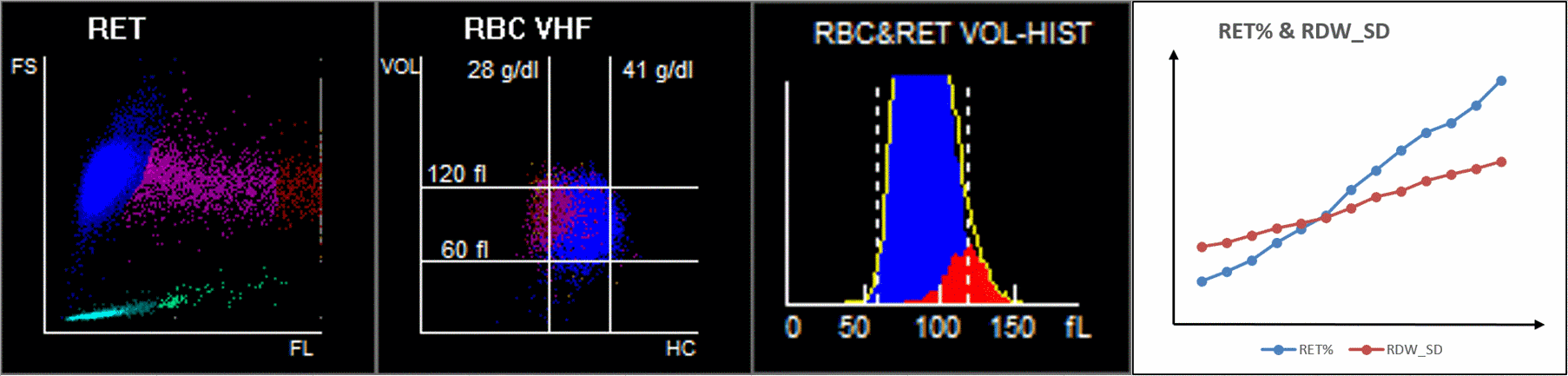

¿Cómo podemos observar estos cambios en los eritrocitos en el analizador de hematología?
Cuando observamos el diagrama de dispersión de 9 cuadrados, el diagrama de dispersión de volumen de glóbulos rojos / concentración de hemoglobina (V/HC) mostró que las dispersiones magenta de pacientes críticos estaban significativamente sesgadas hacia la izquierda, lo que indica que los RET con una HC (concentración de hemoglobina) baja aumentaron mucho, lo que puede representar un patrón único de hiperplasia eritroide en pacientes críticos con COVID-19 (Figura 6A)[7]. Sin embargo, aún se requiere una mayor investigación sobre si tales RET con niveles bajos de HC podrían ser un marcador de diagnóstico de COVID-19 crítico[7].
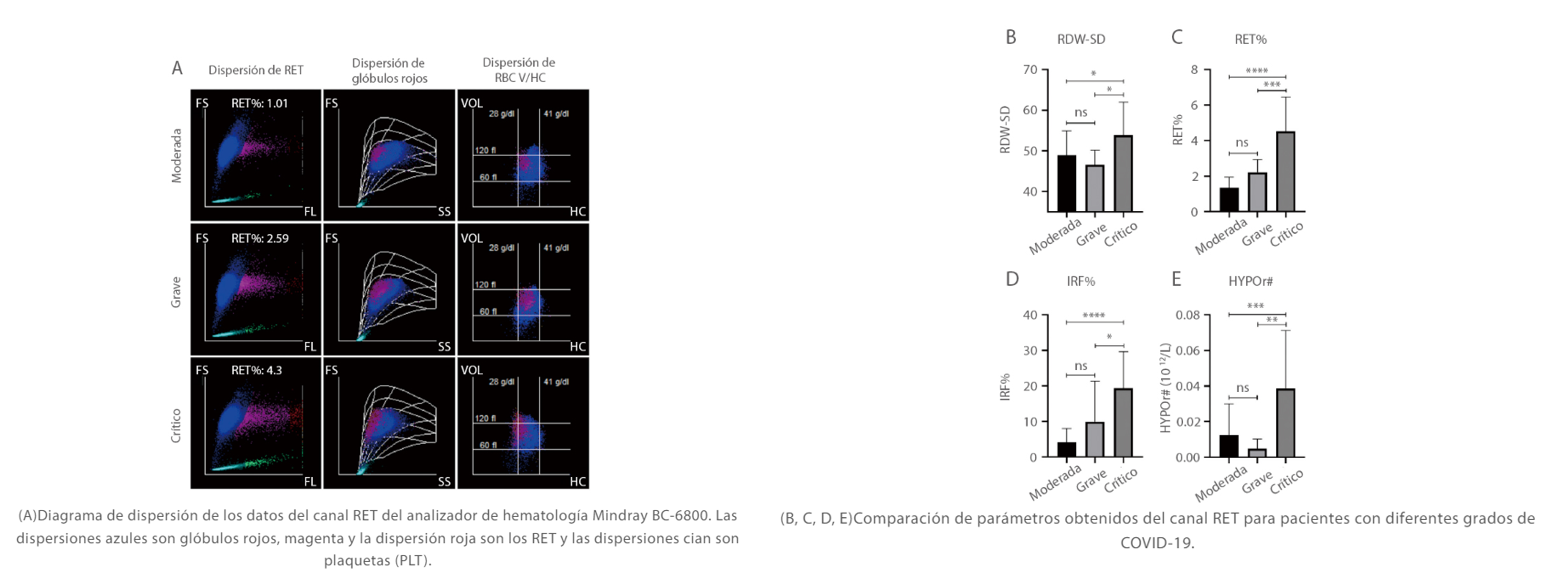
Figura 6. Las diferencias de los resultados del diagrama de dispersión de RET en pacientes con diferente gravedad de COVID-19.Los datos se muestran como la media ± SD. ****, P<0.0001; ***, P<0.001; **, P<0.01; *, P<0.05. FS, dispersión hacia adelante; SS, dispersión lateral; FL, fluorescencia; HC, concentración de hemoglobina; VOL, volumen; ns, no significativo.
Con tecnologías avanzadas, los parámetros hematológicos recientemente combinados, como Lym % & RDW-SD, Lym # & HGB y NLR & RDW-SD, se han encontrado como predictores suplementarios durante los pronósticos de COVID-19. Se pueden estudiar y desarrollar cada vez más covariables en los analizadores de la serie Mindray BC-6000. Especialmente en BC-6800Plus, el canal RET puede detectar el número, tamaño y concentración de hemoglobina de RBC y RET utilizando tecnología de dispersión láser de alta sensibilidad. Por lo tanto, se recomienda comenzar a usar parámetros autodefinidos para los pronósticos de COVID-19.
Referencias:
[1] Ghahramani, S., Tabrizi, R., Lankarani, K.B. et al. Laboratory features of severe vs. non-severe COVID-19 patients in Asian populations: a systematic review and meta-analysis. Eur J Med Res 25, 30 (2020).
[2] Li, Q., Cao, Y., Chen, L. et al. Hematological features of persons with COVID-19. Leukemia 34, 2163–2172 (2020).
[3] Wang D, Hu B, Hu C, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus–Infected Pneumonia in Wuhan, China. JAMA. 2020;323(11):1061–1069.
[4] Henry BM, Benoit JL, Benoit S, Pulvino C, Berger BA, Olivera MHS, Crutchfield CA, Lippi G. Red Blood Cell Distribution Width (RDW) Predicts COVID-19 Severity: A Prospective, Observational Study from the Cincinnati SARS-CoV-2 Emergency Department Cohort. Diagnostics (Basel). 2020 Aug 21;10(9):618.
[5] Zhang W, Zhang Z, Ye Y, Luo Y, Pan S, Qi H, Yu Z, Qu J. Lymphocyte percentage and hemoglobin as a joint parameter for the prediction of severe and nonsevere COVID-19: a preliminary study. Ann Transl Med. 2020 Oct;8(19):1231.
[6] Wang C, Deng R, Gou L, et al. Preliminary study to identify severe from moderate cases of COVID-19 using combined hematology parameters. Ann Transl Med. 2020;8(9):593. doi:10.21037/atm-20-3391.
[7] Wang C, Zhang H, Cao X, et al. Red cell distribution width (RDW): a prognostic indicator of severe COVID-19[J]. Annals of translational medicine, 2020, 8(19).
.jpg)