Dyslipidémie diabétique - Ce qu'il faut savoir
Mindray 2021-05-18

Dyslipidémie diabétique
On estime que 415 millions de personnes vivent avec le diabète dans le monde, ce qui représente 1 personne sur 11 de la population adulte mondiale. 46 % des personnes atteintes de diabète sucré ne sont pas diagnostiquées.
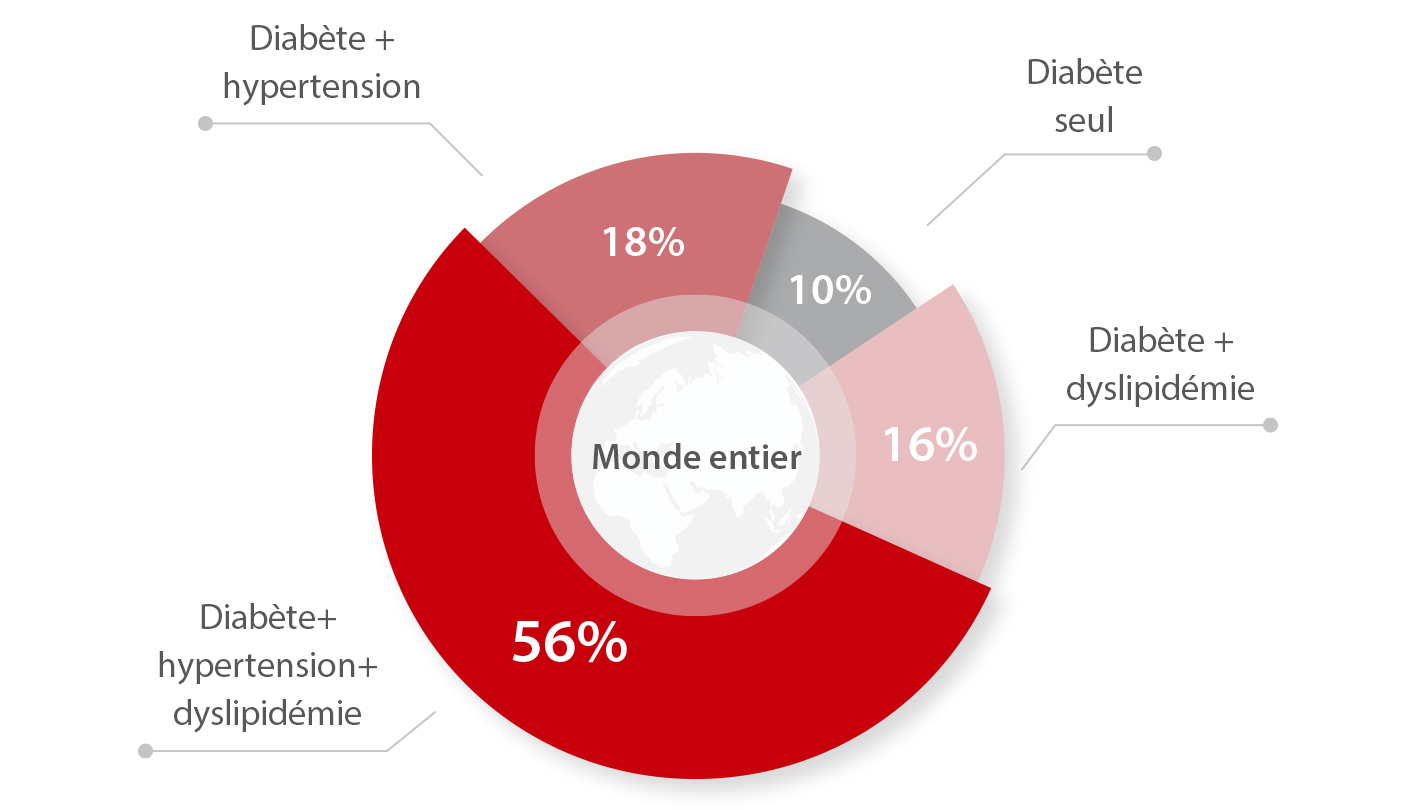
Le diabète sucré est associé à un ensemble d'anomalies des lipides et des lipoprotéines plasmatiques qui sont liées entre elles ; cette affection courante est appelée dyslipidémie diabétique. Cette dernière (répétition) signifie que le profil lipidique se dégrade. Il s'agit d'une combinaison mortelle qui expose les patients à un risque de maladie coronarienne et d'athérosclérose.
Les maladies cardiovasculaires pourraient être la cause la plus fréquente de décès chez les patients diabétiques. La majorité des MCV est attribuée à l'apparition d'une dyslipidémie athérogène.
Prévalence de la dyslipidémie diabétique
La dyslipidémie diabétique est extrêmement fréquente dans le diabète de type 2 (DT2) et touche environ 70 % des patients.[1]
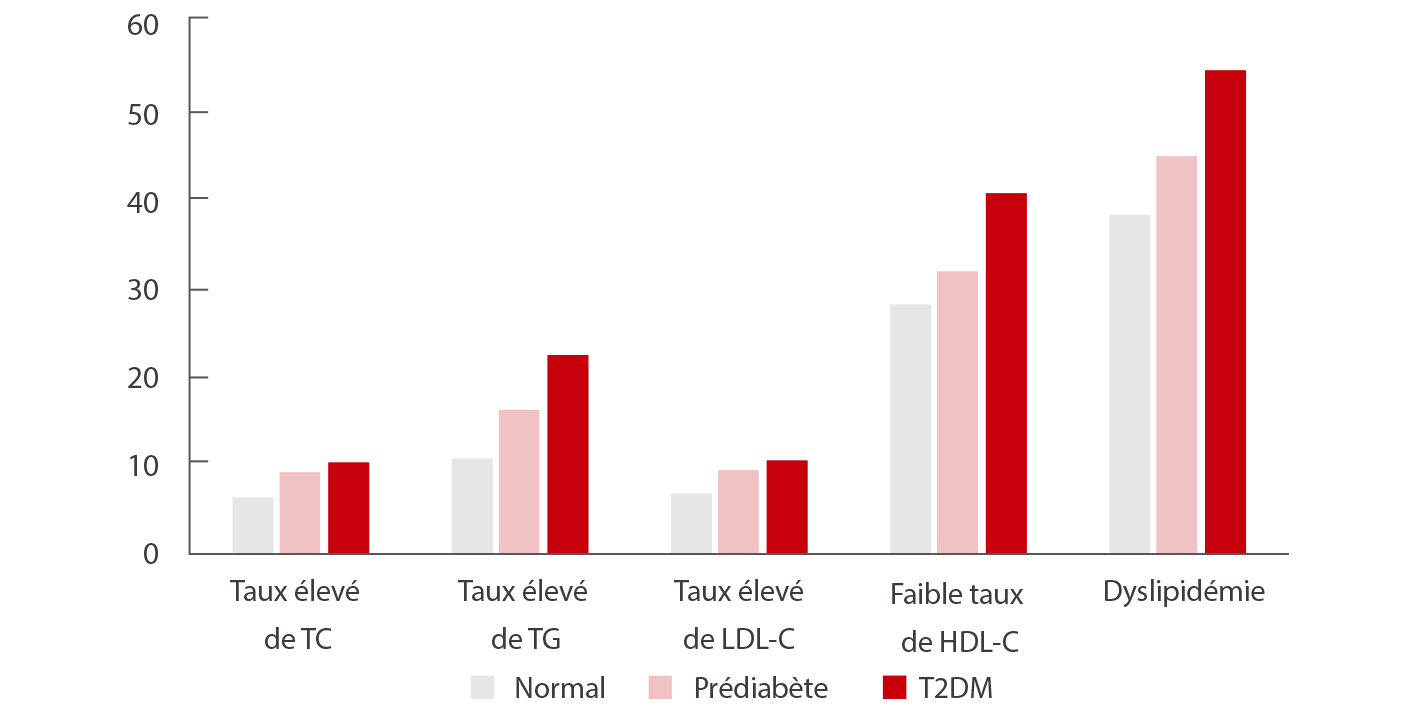
Une étude chinoise montre que la prévalence de la dyslipidémie était respectivement de 39,9 %, 46,8 % et 59,3 % chez les participants chinois ayant une glycémie normale, un prédiabète et un diabète de type 2 (DT2).[2]
Causes de la dyslipidémie dans le diabète
L'insuline joue un rôle central dans la régulation du métabolisme des lipides. Des études montrent un lien entre la résistance à l'insuline, qui est un précurseur du diabète de type 2, et la dyslipidémie diabétique, l'athérosclérose et les maladies des vaisseaux sanguins. De plus, cette dyslipidémie se retrouve souvent chez les prédiabétiques, des patients présentant une résistance à l'insuline mais une glycémie normale.
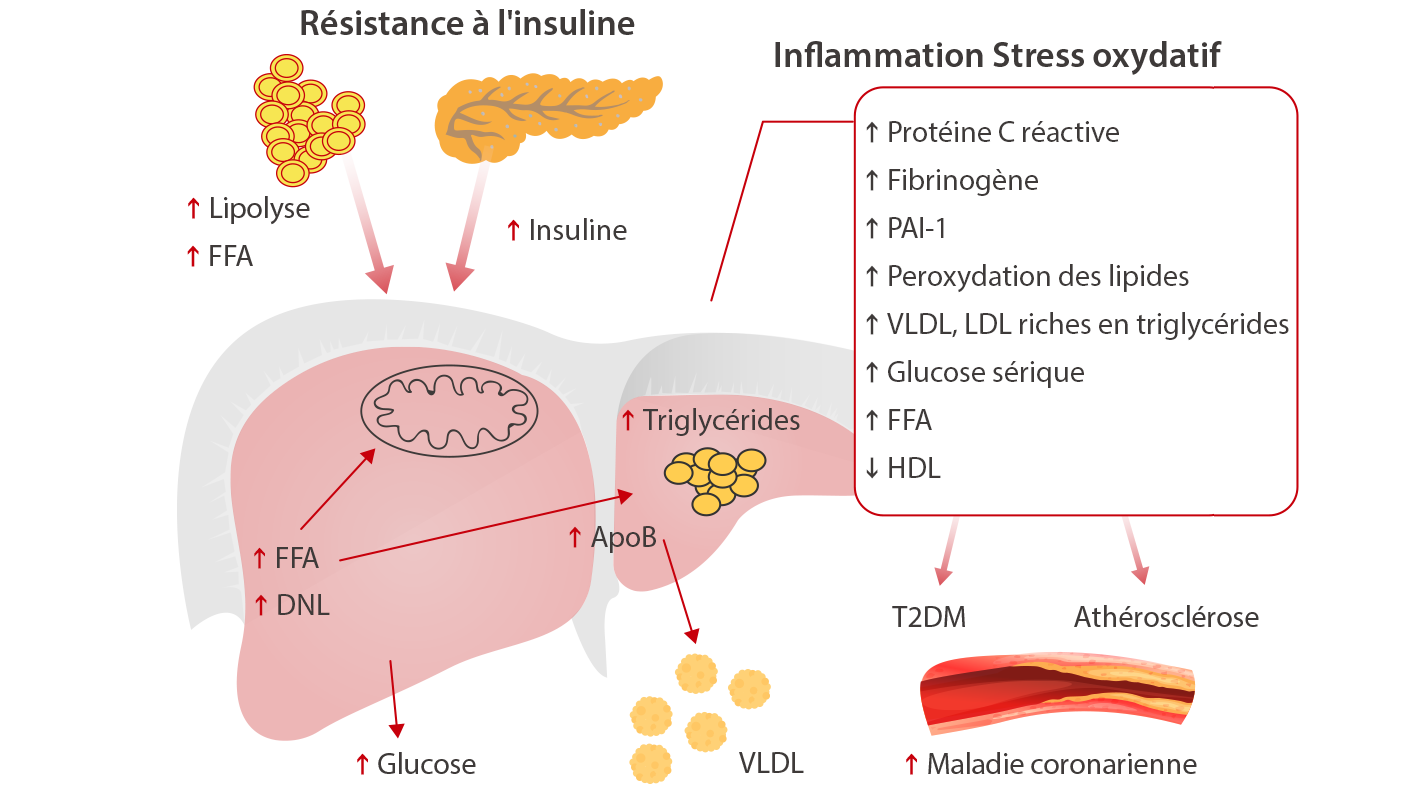
La résistance à l'insuline est associée à une augmentation du flux d'acides gras libres (AGL) qui contribue à une production accrue de TG qui, à leur tour, stimulent l'assemblage et la sécrétion de VLDL dans les hépatocytes. L'accumulation de graisses dans le foie est associée au stress oxydatif et à la peroxydation des lipides. En outre, les sujets atteints de NAFLD présentent une augmentation de la sécrétion de marqueurs inflammatoires, du glucose sérique et une diminution de la concentration de HDL.[3]
En cas de diabète de type 1 mal contrôlé, voire d'acidocétose, on observe fréquemment une hypertriglycéridémie et une réduction des HDL.[4]
Caractéristiques de la dyslipidémie diabétique
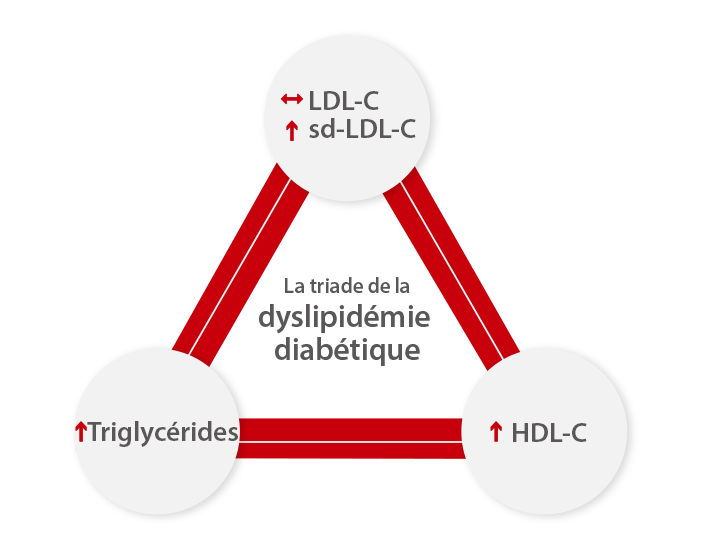
La dyslipidémie diabétique comprend un groupe complexe d'anomalies lipidiques et lipoprotéiques potentiellement athérogènes. Elle se caractérise par une réduction du cholestérol HDL, une prédominance de particules LDL denses de petite taille et une augmentation des triglycérides.[5]
Les particules LDL denses de petite taille sont une caractéristique importante de la dyslipidémie diabétique et le nombre de ces particules athérogènes est augmenté. Il a été confirmé à plusieurs reprises que la concentration de TG plasmatiques est le facteur déterminant le plus important de la taille des LDL. En revanche, la taille des LDL diminue progressivement à mesure que la tolérance au glucose s'aggrave, jusqu'à l'apparition d'un diabète déclaré. Cette diminution est plus importante chez les femmes que chez les hommes.[6]
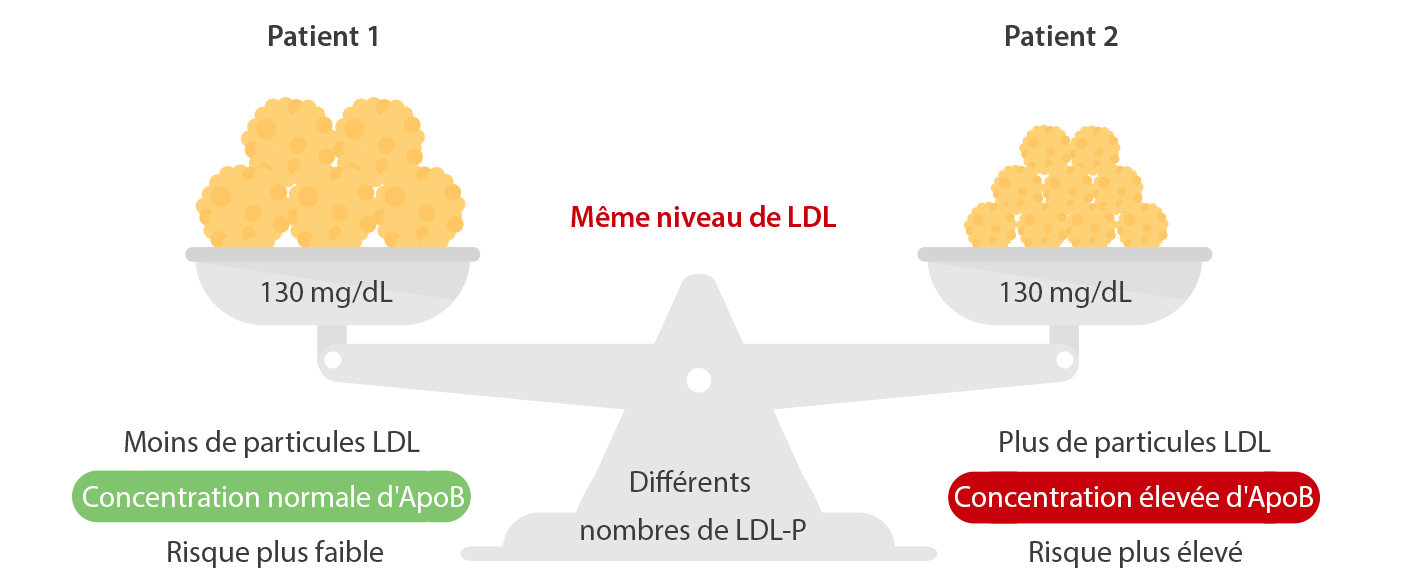
La surveillance du LDL-C classique peut être trompeuse chez les patients diabétiques ; le niveau de LDL-C n'est pas nécessairement proportionnel au nombre de particules lipoprotéiques. Une surveillance spécifique est donc nécessaire pour les patients diabétiques dyslipidémiques.
Comme chaque particule de LDL contient une molécule d'ApoB-100, le nombre de particules LDL denses de petite taille augmente et, de la même manière, la concentration d'ApoB-100 augmente en relation directe. Par conséquent, les concentrations d'ApoB sont un marqueur du nombre de particules athérogènes et l'hypertriglycéridémie avec hyper-ApoB-100 est une caractéristique bien connue de la dyslipidémie diabétique et d'autres affections.
Gestion de la dyslipidémie diabétique
En raison des fréquentes modifications du contrôle glycémique chez les patients diabétiques et de leurs effets sur les taux de LDL, HDL, cholestérol total et triglycérides, l'American Diabetes Association (ADA) recommande que les taux de lipides soient mesurés chaque année chez les patients adultes. Si les valeurs se situent à des niveaux à faible risque (LDL <100 mg/dl, triglycérides <150 mg/dl et HDL >50 mg/dl), l'évaluation peut être répétée tous les 2 ans.[7]
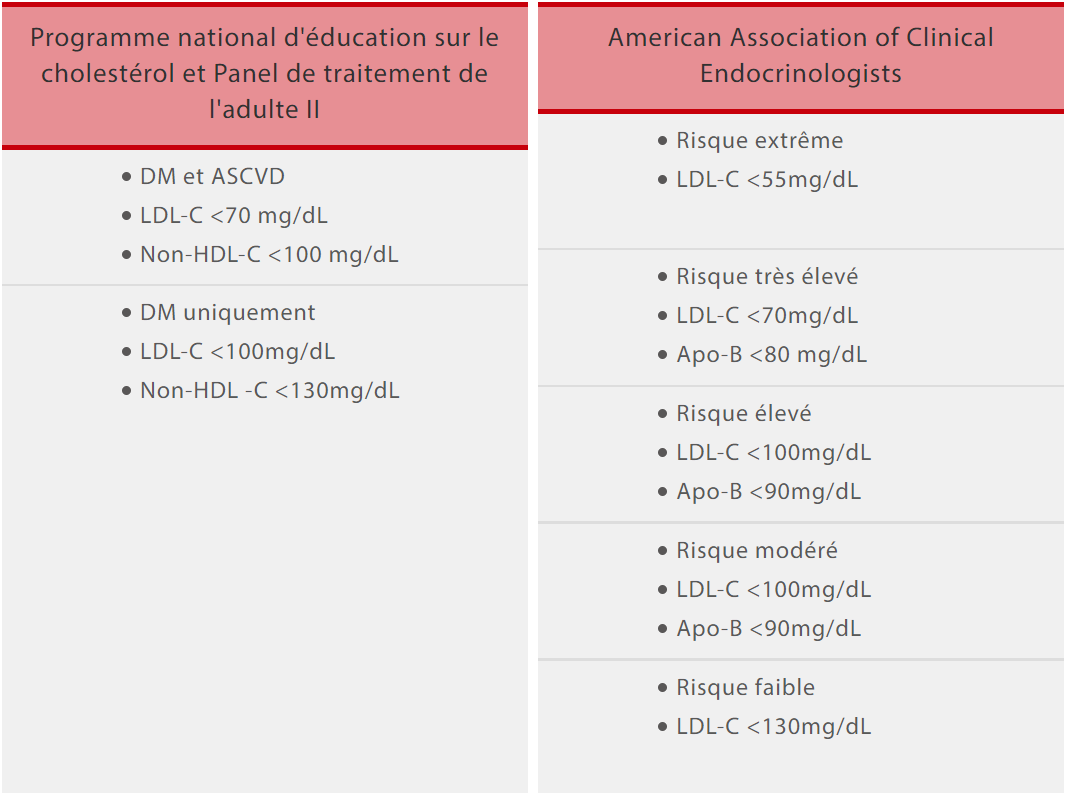
Objectifs lipidiques : diverses directives ont proposé des objectifs différents pour le LDL et le HDL chez les diabétiques. Chaque catégorie présentant des risques différents doit avoir des objectifs différents en matière de bilan lipidique.[8]
Conclusion
Le diabète est un problème de santé publique majeur; les personnes atteintes de diabète présentent un risque élevé de dyslipidémie, de maladies cardiovasculaires (MCV) et de mortalité. Pour identifier et surveiller les personnes souffrant de troubles lipidiques, l'American Diabetes Association recommande que tous les adultes diabétiques fassent l'objet d'un test de profil lipidique à jeun au moins une fois par an.
Références
[1] Ishwarlal Jialal, Management of diabetic dyslipidemia: An update. World J Diabetes. 2019 May 15; 10(5): 280–290.
[2] Yaru Li,, The prevalence and risk factors of dyslipidemia in different diabetic progression stages among middle-aged and elderly populations in China. PLoS ONE 13(10): e0205709. https://doi.org/10.1371/journal.pone.0205709
[3] Melania Gaggini, etc. Non-Alcoholic Fatty Liver Disease (NAFLD) and Its Connection with Insulin Resistance, Dyslipidemia, Atherosclerosis and Coronary Heart Disease. Nutrients 2013, 5, 1544-1560.
[4] IRA J. GOLDBERG. CLINICAL REVIEW 124 Diabetic Dyslipidemia: Causes and Consequences. JCE & M, 2001 Vol. 86 No. 3
[5] RONALD M. KRAUSS, MD. Lipids and Lipoproteins in Patients With Type 2 Diabetes. Diabetes Care 2004 Jun; 27(6): 1496-1504.
[6] Iciar Martín-Timón, etc. Update on the Management of Diabetic Dyslipidaemia. EMJ Diabet. 2018;6[1]:53-61.
[7] American Diabetes Association, Dyslipidemia Management in Adults With Diabetes. Diabetes Care 2004 Jan; 27(suppl 1): s68-s71.
[8] DEBASISH CHAUDHURY. Diabetic Dyslipidemia: Current Concepts in Pathophysiology and Management. Journal of Clinical and Diagnostic Research. 2018 Jan, Vol-12(1): OE06-OE09.








