ChemBook Capítulo 4: Dislipidemia diabética: lo que debes conocer
Mindray 2021-05-18

Dislipidemia diabética
Se estima que 415 millones de personas viven con diabetes en el mundo, lo que se estima en 1 de cada 11 personas de la población adulta mundial. Además, el 46 % de las personas con diabetes mellitus no están diagnosticadas.
La diabetes mellitus se asocia a un grupo de anomalías de lípidos y lipoproteínas plasmáticas interrelacionadas; esta condición común se llama dislipidemia diabética. La dislipidemia diabética significa que el perfil de lípidos se orienta en la dirección incorrecta. Es una combinación mortal que pone a los pacientes en riesgo de enfermedad coronaria y aterosclerosis.
La enfermedad cardiovascular (ECV) podría ser la causa más común de muerte en pacientes diabéticos. Y la mayor proporción de ECV se atribuye a la aparición de dislipidemia aterogénica.
Prevalencia de dislipidemia diabética
La dislipidemia diabética es extremadamente común en la diabetes tipo 2 (DM2) que afecta a alrededor del 70 % de los pacientes.[1]
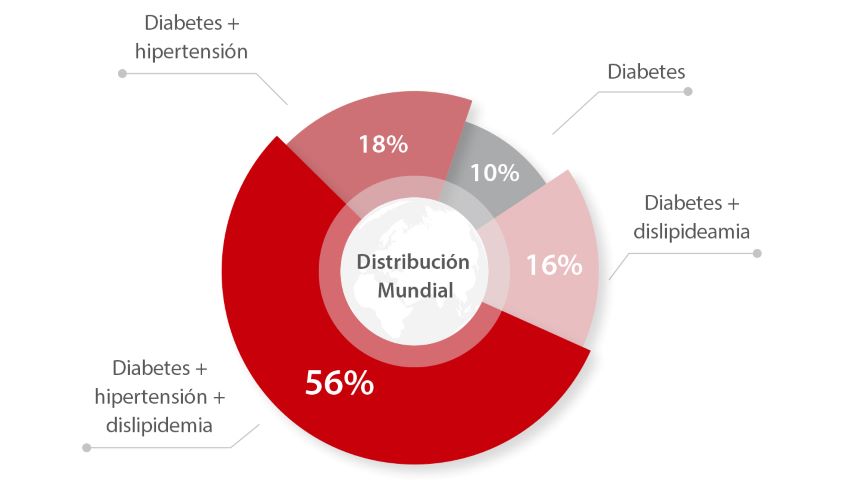
Un estudio chino muestra que la prevalencia de dislipidemia fue del 39,9 %, 46,8 % y 59,3 %, respectivamente, en participantes chinos con glucosa normal, prediabetes y diabetes mellitus tipo 2 (DM2).[2]
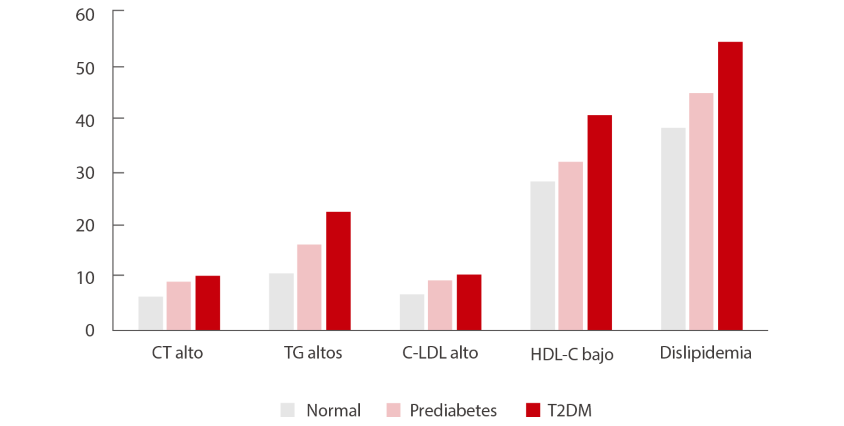
Causas de la dislipidemia en la diabetes
La insulina juega un papel central en la regulación del metabolismo de los lípidos. Los estudios muestran un vínculo entre la resistencia a la insulina, que es un precursor de la diabetes tipo 2, y la dislipidemia diabética, la aterosclerosis y afecciones de los vasos sanguíneos. Además, esta dislipidemia se encuentra a menudo en prediabéticos, pacientes con resistencia a la insulina pero con glucosa plasmática normal.
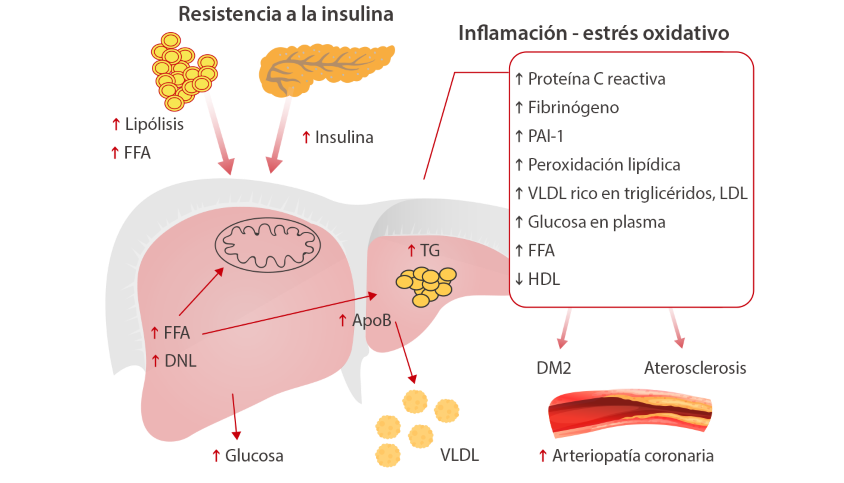
La resistencia a la insulina se vincula a un aumento del flujo de ácidos grasos libres (del inglés, FFA) que contribuye a una mayor producción de TG que, a su vez, estimulan el ensamblaje y la secreción de VLDL en los hepatocitos. La acumulación de grasa en el hígado está asociada con el estrés oxidativo y la peroxidación lipídica. Además, los sujetos con estatohepatitis no alcohólica (EHNA) tienen una mayor secreción de marcadores inflamatorios, glucosa plasmática y una disminución en la concentración de HDL.[3]
En la diabetes tipo 1 mal controlada e incluso en la cetoacidosis, es común que se presenten hipertrigliceridemia y HDL reducido.[4]
Características de la dislipidemia diabética
La dislipidemia diabética comprende un grupo complejo de anomalías de lípidos y lipoproteínas potencialmente aterogénicas. Se caracteriza por un colesterol HDL reducido, un predominio de partículas LDL pequeñas y densas y, triglicéridos elevados.[5]
Las partículas de LDL pequeñas y densas son una característica destacada de la dislipidemia diabética y la cantidad de estas partículas aterogénicas esta aumentada. Se ha confirmado repetidamente que la concentración de TG plasmáticos es el determinante más importante del tamaño de las LDL. Por otro lado, el tamaño de las LDL va disminuyendo progresivamente a medida que empeora la tolerancia a la glucosa, hasta que se produce una diabetes manifiesta. Esta disminución es mayor en mujeres que en hombres.[6]
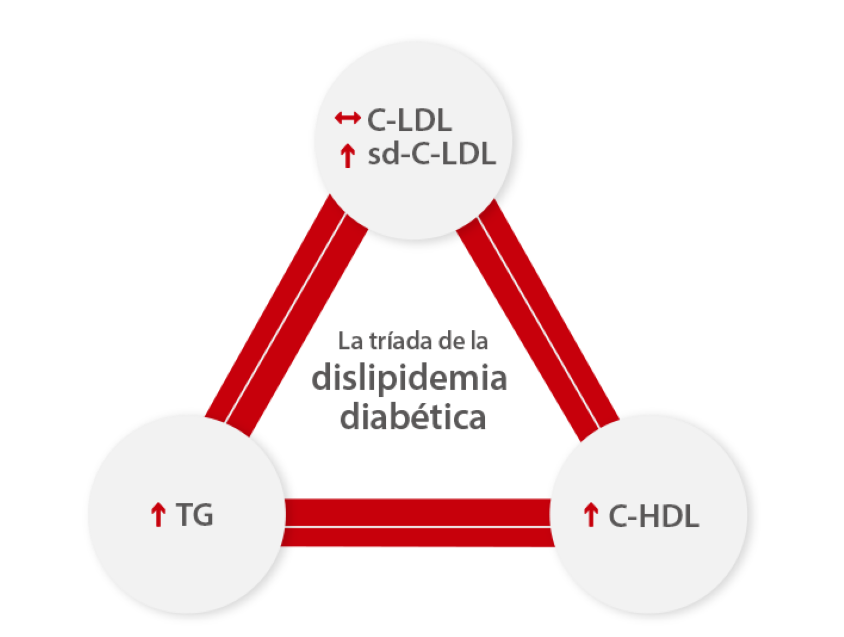
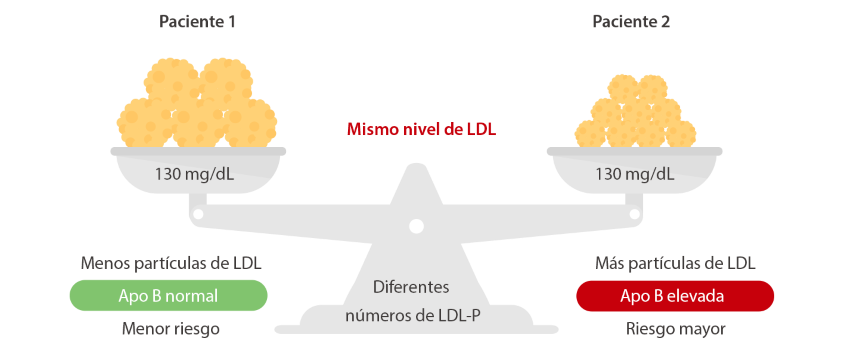
El monitoreo del colesterol por lipoproteínas de baja densidad (C-LDL) convencional puede ser engañoso en pacientes diabéticos; el nivel de LDLC no es necesariamente proporcional al número de partículas de lipoproteínas. Por tanto, requiere un seguimiento específico para los pacientes con dislipidemia diabética.
Dado que cada partícula de LDL contiene una molécula de ApoB-100, el número de LDL pequeñas y densas aumenta y, de manera similar, la concentración de ApoB-100 se incrementa en relación directa. En consecuencia, las concentraciones de ApoB son un marcador del número de partículas aterogénicas y la hipertrigliceridemia con hiper-ApoB-100 es una característica bien conocida de la dislipidemia diabética y otras afecciones.
Manejo de la dislipidemia diabética
Debido a los cambios frecuentes en el control glucémico en pacientes con diabetes y los efectos sobre los niveles de LDL, HDL, colesterol total y triglicéridos, la Asociación Estadounidense de Diabetes (ADA) recomienda que los niveles de lípidos se midan todos los años en pacientes adultos. Si los valores están en niveles de bajo riesgo (LDL <100 mg/dl, triglicéridos <150 mg/dl y HDL >50 mg/dl),la evaluación puede repetirse cada 2 años.[7]
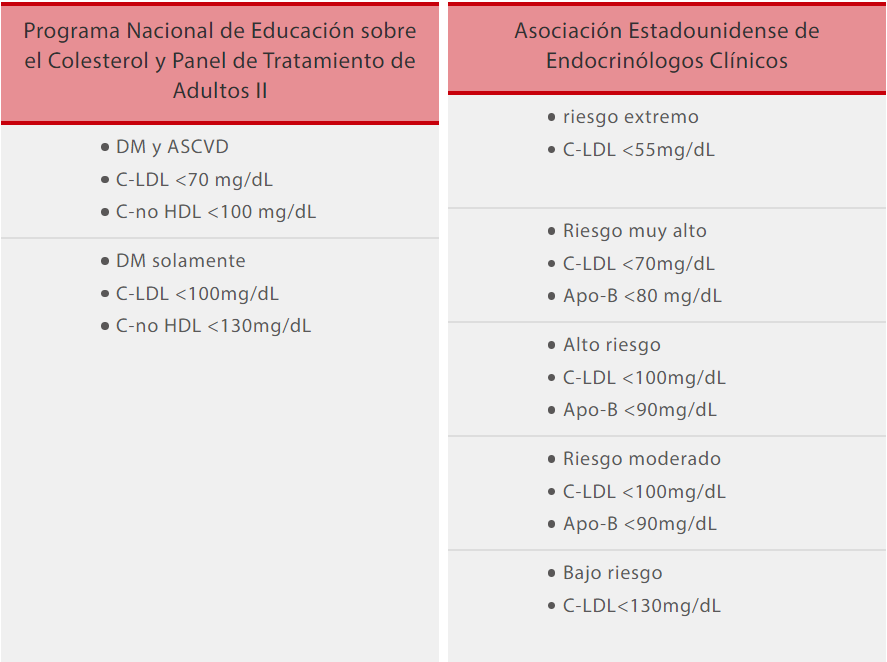
Objetivos de lípidos: varias guías de manejo han propuesto diferentes objetivos para LDL y HDL en diabéticos. Cada categoría con diferentes riesgos debe tener diferentes objetivos de análisis de lípidos.[8]
Conclusión
La diabetes es un problema importante de salud pública; las personas con diabetes tienen un alto riesgo de dislipidemia, enfermedad cardiovascular (ECV) y mortalidad. Para identificar y controlar a las personas con trastornos lipídicos, la Asociación Estadounidense de Diabetes recomienda que todos los adultos con diabetes se realicen una prueba de perfil de lípidos en ayunas al menos una vez al año.
Referencias:
[1] Ishwarlal Jialal, Management of diabetic dyslipidemia: An update. World J Diabetes. 2019 May 15; 10(5): 280–290.
[2] Yaru Li,, The prevalence and risk factors of dyslipidemia in different diabetic progression stages among middle-aged and elderly populations in China. PLoS ONE 13(10): e0205709. https://doi.org/10.1371/journal.pone.0205709
[3] Melania Gaggini, etc. Non-Alcoholic Fatty Liver Disease (NAFLD) and Its Connection with Insulin Resistance, Dyslipidemia, Atherosclerosis and Coronary Heart Disease. Nutrients 2013, 5, 1544-1560.
[4] IRA J. GOLDBERG. CLINICAL REVIEW 124 Diabetic Dyslipidemia: Causes and Consequences. JCE & M, 2001 Vol. 86 No. 3
[5] RONALD M. KRAUSS, MD. Lipids and Lipoproteins in Patients With Type 2 Diabetes. Diabetes Care 2004 Jun; 27(6): 1496-1504.
[6] Iciar Martín-Timón, etc. Update on the Management of Diabetic Dyslipidaemia. EMJ Diabet. 2018;6[1]:53-61.
[7] American Diabetes Association, Dyslipidemia Management in Adults With Diabetes. Diabetes Care 2004 Jan; 27(suppl 1): s68-s71.
[8] DEBASISH CHAUDHURY. Diabetic Dyslipidemia: Current Concepts in Pathophysiology and Management. Journal of Clinical and Diagnostic Research. 2018 Jan, Vol-12(1): OE06-OE09.







